Гормо́ны (др.-греч. ὁρμάω — возбуждаю, побуждаю) — биологически активные вещества органической природы, вырабатывающиеся в специализированных клетках желёз внутренней секреции, поступающие в кровь, связывающиеся с рецепторами клеток-мишеней и оказывающие регулирующее влияние на обмен веществ и физиологические функции. Гормоны служат гуморальными (переносимыми с кровью) регуляторами определённых процессов в различных органах и системах.
Существуют и другие определения, согласно которым трактовка понятия гормон более широка: «сигнальные химические вещества, вырабатываемые клетками тела и влияющие на клетки других частей тела». Это определение представляется предпочтительным, так как охватывает многие традиционно причисляемые к гормонам вещества: гормоны животных, которые лишены кровеносной системы (например, экдизоны круглых червей и др.), гормоны позвоночных, которые вырабатываются не в эндокринных железах (простагландины, эритропоэтин и др.), а также гормоны растений.
Основные гормональные поправки для долголетия:
Адреномедуллин понижаем для хорошей микроциркуляции Источник
Эстроген повышать - Источник
Тестостерон регулируем. см ниже
Териоидный - главный регулятор гормонального фона. см ниже
кортизол - гормон старения. см ниже
инсулин - гормон старения. см ниже
дегидроэпиандростерон (ДГЭА). см ниже
гормон роста. см ниже
мелатонин. см ниже
и половые (эстроген, прогестерон и тестостерон). см ниже
Оптимизация гормонального фона - Рэй Курцвейл 2015
Никто и никогда не усомнился бы в мужественности Билла. В свои 50 он оставался одним из самых сильных мужчин в спортзале. В молодости непродолжительное время профессионально занимался футболом и даже теперь мог отжимать лежа больше 160 кг. Несмотря на регулярные тренировки, разумное питание и соблюдение практически всех рекомендаций нашей программы, он снова начал поправляться и беспокоился о лишних килограммах в области талии. У Билла был очень успешный бизнес, много друзей, увлечений и интересов, и он часто путешествовал. Вопреки всем достижениям его стало тревожить сильное ощущение собственной несостоятельности и отчаяния, он жаловался на плохую концентрацию внимания. Ранее один из самых счастливых и общительных людей, теперь Билл все больше был замкнутым и подавленным. Его жена Мэри говорила, что не помнит, когда они последний раз занимались любовью: она была в отчаянии.
Результат комплексного обследования здоровья обескуражил Билла – выяснилось, что у него очень низкий уровень тестостерона. Он приступил к заместительной терапии тестостероном и практически сразу почувствовал улучшение. Лишний вес буквально растаял, и к нему вернулась способность становиться душой любой компании. Теперь он выжимал свыше 180 кг, и некоторые парни в спортзале жаловались, что он берет слишком много дисков – больше 540 кг – для жима ногами. Через три месяца Мэри захотелось узнать, что она может предпринять для повышения собственного либидо, чтобы не отставать от мужа!
В этой истории виной всему были гормоны. «Гормональные бури» в юности, «передозировка тестостерона» у мужчин, «критические дни» у женщин – вот не самые приятные напоминания о том, что гормоны делают нас теми, кто мы есть. И в мире спорта разгораются громкие допинговые скандалы вокруг профессиональных спортсменов, которые глотают и колют себе разные вещества, включая анаболические стероиды и человеческий гормон роста, пытаясь получить преимущество над другими спортсменами.
И тем не менее пусть вас не вводят в заблуждение все эти ругательные статьи. Без гормонов нет жизни. Эти химические курьеры перемещаются по организму, запуская и регулируя ряд ключевых процессов, в том числе рост клеток, пищеварение, циклы сна, липидные уровни, репродуктивную функцию и сексуальное влечение.
С возрастом выработка одних гормонов снижается, а других – увеличивается, и хрупкое равновесие между ними, необходимое для сохранения здоровья, может нарушиться. На самом деле снижение гормональных уровней – это основной механизм, встроенный в наш устаревший генокод для разрушения жизнеспособности. Именно этот процесс вызывает преждевременное старение. Кроме того, на уровни гормонов могут влиять стрессы, болезни и питание. Давно известно, что изменение гормонального фона способствует развитию ряда заболеваний, которые мы связываем со старением, включая потерю мышечной массы, увеличение содержания жира в организме, сердечно-сосудистые заболевания, остеопороз, когнитивные расстройства и рак. Чтобы прожить долгую и хорошую жизнь, необходимо иметь элементарные представления о работе гормонов.
В организме вырабатываются сотни гормонов, например альдостерон (контролирующий артериальное давление), антидиуретический гормон (регулирующий содержание воды в организме), а также пищеварительные (например, панкреозимин, или холецистокинин). В этой главе мы обсудим некоторые из них: тиреоидный (главный регулятор гормонального фона) и те, что мы называем гормонами старения (кортизол и инсулин), гормоны молодости (дегидроэпиандростерон (ДГЭА), гормон роста и мелатонин) и половые (эстроген, прогестерон и тестостерон). Каждый из них играет важную роль в поддержании оптимального здоровья. С помощью рекомендаций программы «Преодоление» вы сможете без риска оптимизировать и поддерживать баланс собственных гормональных уровней для сохранения молодости и долголетия.
Тиреоидный гормон – главный регулятор гормонального фона
Гормоны представляют собой химические вещества, которые вырабатываются в определенной части тела (обычно такими железами, как яичники и надпочечники) и контролируют или регулируют физиологические функции этой или другой части тела. Для поддержания оптимального здоровья все гормоны в организме должны работать согласованно, и тиреоидный играет главную роль в регулировании этой работы. Нарушение функции щитовидной железы, от которого страдает каждый десятый, приводит к множеству неблагоприятных изменений в состоянии здоровья.
Т3 (трийодтиронин) и Т4 (тироксин) представляют собой два основных тиреоидных гормона, которые вырабатываются щитовидной железой. Содержание Т4 в кровотоке в 20 раз превышает содержание Т3, в то же время активность Т3 в три-четыре раза выше, чем активность Т4, но оба они играют жизненно важную роль. Как Т3, так и Т4 содержат йод. В те времена, когда еще не было йодированной соли, в странах, находившихся вдали от океана (и потому испытывавших нехватку йода), у людей нередко развивался зоб, или разрастание щитовидной железы.
Тиреоидные гормоны отвечают за терморегуляцию, поэтому люди со сниженной функцией щитовидной железы (гипотиреозом) часто жалуются, что постоянно мерзнут. Эти гормоны помогают контролировать скорость основного обмена веществ (скорость сжигания калорий), поэтому повышенная утомляемость и лишний вес тоже относятся к признакам гипотиреоза. Помимо этого, снижение функции щитовидной железы может вызывать запоры, проблемы с памятью и вялость. Зачастую у людей, страдающих гипотиреозом, наблюдается очень высокий уровень холестерина (350 и выше), что делает их предрасположенными к атеросклерозу коронарных артерий. Повышенная активность щитовидной железы (гипертиреоз) характеризуется противоположными признаками: трудностями с набором веса, ощущением жара, частым опорожнением кишечника, нервозностью и учащенным сердцебиением. В числе других функций, контролируемых тиреоидными гормонами, – метаболизм жиров, белков и углеводов, а также синтез белка.
Многие не догадываются, что у них нарушена функция щитовидной железы. В 1995 году в рамках санитарно-просветительного мероприятия в штате Колорадо около 26 000 участников сдали анализы крови на тиреоидные гормоны для научного исследования по предотвращению заболеваний щитовидной железы. Результаты показали, что у 10 % испытуемых уровень тиреоидного гормона не соответствовал норме и они об этом не знали. Из них у 8,9 % был выявлен гипотиреоз и у 1,1 % – гипертиреоз. Эти данные позволяют предположить, что у девяти миллионов американцев может быть повышенный уровень холестерина как следствие скрытого гипотиреоза. В дополнение заметим, что, по данным этого исследования, 40 % людей, принимавших лекарственные препараты против гипотиреоза, принимали их в недостаточной дозе.
Также существует взаимосвязь между функцией щитовидной железы и контролем над уровнями других гормонов. Отклонение уровня тиреоидного гормона от нормы может негативно сказаться на работе надпочечников, и наоборот, такое отклонение негативно влияет и на уровни половых гормонов. Далее в этой главе мы обсудим три анализа для проверки функции щитовидной железы – на тиреотропный гормон (ТТГ), свободный Т3 и свободный Т4. Вероятно, вам захочется сделать эти анализы частью своей программы ранней диагностики и сдавать их регулярно.
Кортизол и инсулин: нужно знать меру
Некоторые гормоны стимулируют разрушение тканей тела (катаболизм). С возрастом уровни этих катаболических гормонов (гормонов старения) могут увеличиваться, и гормональный баланс в вашем теле нарушится, вызывая ряд возрастных изменений. Такое действие могут оказывать кортизол и, при определенных обстоятельствах, инсулин и эстроген (у мужчин). Подобные гормональные изменения могут привести к серьезным последствиям, но есть способы, позволяющие замедлить и даже повернуть вспять этот процесс.
Кортизол
Без кортизола вас бы здесь не было. Тысячелетиями наши предки выживали и передавали свои гены следующим поколениям, в том числе благодаря кортизолу. Перед лицом потенциальной опасности этот гормон, в достаточном количестве поступивший в кровь из надпочечников, запускал ряд изменений двигательной активности. И уже через мгновение человек был готов защищаться или спасаться бегством. Сегодня в качестве реакции на критическую ситуацию в теле срабатывает все тот же механизм «бей или беги». Кортизол учащает дыхание и увеличивает частоту сердечных сокращений, чтобы сделать вас сильнее и выносливее; расширяет зрачки, чтобы вы лучше видели; а также повышает уровень глюкозы в крови, чтобы вы могли думать быстрее. В то же самое время функции репродуктивной, пищеварительной и иммунной систем угнетаются, что позволяет освободить внутренние ресурсы для реагирования на актуальную угрозу.
К счастью, сегодня большинство из нас редко попадают в угрожающие жизни ситуации, а на смену им пришел слабовыраженный, но практически непрерывный, хронический стресс. Экономические проблемы, дети, политика, работа, здоровье и войны – и это не конец списка – могут вызывать непрекращающееся выделение кортизола тогда, когда в этом нет необходимости, в результате мы можем сильно пострадать. Пищеварительная и иммунная системы должны непрерывно бороться с последствиями хронического повышения уровня кортизола, которые выражаются в нарушениях пищеварения и увеличении восприимчивости к болезням. Кортизол повышает уровни натрия и сахара в крови, что создает дополнительную нагрузку на сердечно-сосудистую систему. Происходит расщепление тканей костей и мышц и ухудшение умственных способностей. Кортизол, ДГЭА, тестостерон и эстроген состоят из одинаковых компонентов холестерина, поэтому увеличение выделения кортизола может истощать запасы строительного материала, необходимого для создания остальных гормонов, а это приведет к снижению их уровней. Таким образом, баланс гормонов в организме может нарушиться. Все эти процессы ускоряют старение.
Многие из описанных в книге принципов программы «Преодоление» помогут взять выработку кортизола под контроль и поддерживать более приемлемый гормональный баланс. Вы сможете научиться:
• управлять стрессом (см. главу 9);
• высыпаться каждую ночь (см. главу 1);
• регулярно и в хорошем темпе выполнять программу физических упражнений (см. главу 14);
• питаться продуктами с низким содержанием сахара и низким гликемическим индексом (см. главу 11);
• пользоваться пищевой добавкой с ДГЭА;
• принимать травяные продукты, такие как солодка (ее используют в традиционной китайской медицине) или ашваганда (ее используют в аюрведе, традиционной индийской медицине).
В результате продолжительного хронического стресса надпочечники могут истощиться и больше не смогут помогать вам в периоды по-настоящему сильных стрессов. Существует простой тест, с помощью которого можно оценить состояние надпочечников. Выполняя его, вы сможете определять свой уровень кортизола на протяжении целого дня, чтобы оценить прогресс в уменьшении стресса и поддержании оптимального гормонального баланса. Этот тест мы обсудим позже в текущей главе.
Инсулин
Инсулин – это гормон, который переносит глюкозу или сахар из кровотока в клетки. Если его уровень оптимален, он способен выполнять полезную анаболическую функцию – стимулировать рост тканей. К сожалению, избыток инсулина превращает его во врага нашего организма: это может привести к появлению некрасивых и вредных для здоровья жировых складок на талии, повышает риск развития сердечно-сосудистых заболеваний и затрудняет работу гормонов молодости. Также лишний инсулин стимулирует выработку кортизола, который, в свою очередь, провоцирует выделение еще большего количества инсулина, замыкая круг. Повышенная выработка этого гормона становится следствием потребления типичной пищи наших дней – с большим содержанием сахара и высоким гликемическим индексом. Ни один другой фактор не ускоряет старение так драматически, как это делает избыточный инсулин.
Этот гормон вырабатывается особыми клетками поджелудочной железы для участия в регулировании уровня сахара в крови. Чем больше сладких (богатых углеводами с высоким гликемическим индексом) продуктов вы потребляете, тем выше уровень сахара в кровотоке. Если телу для осуществления различных клеточных функций не нужно столько сахара, поджелудочная железа высвобождает инсулин, чтобы снова взять уровень сахара под контроль. За счет такого гормонального выброса неиспользованные сахара превращаются в триглицериды, или жир, хранящийся в жировых клетках по всему организму. Этот механизм становится главной причиной появления холестериновых бляшек в стенках артерий.
К тому же с возрастом ваши клетки становятся все менее чувствительными к его влиянию, то есть, чтобы обеспечить те же результаты, возникает необходимость в выработке еще большего количества гормона. Это приводит к развитию резистентности к инсулину, снова влекущей увеличение выделения инсулина. С течением времени повышенный уровень этого гормона, особенно в сочетании с плохим питанием, провоцирует набор веса и прирост жировой ткани, что очень характерно для старения.
Неприятная ситуация, но ее можно избежать. Разумное изменение образа жизни поможет управлять своим уровнем инсулина. Соблюдая основные рекомендации нашей программы «Преодоление», вы сможете поддерживать низкий уровень инсулина, характерный для молодых. Регулярное выполнение интенсивных физических упражнений позволит сжигать сахар в крови и превращать его в мышечные клетки, уменьшая потребность тела в инсулине. Соблюдение наших рекомендаций по употреблению продуктов с низким содержанием сахара и низким гликемическим индексом поможет дальнейшему снижению уровня инсулина. И наконец, управляя стрессом, вы сможете снизить уровень кортизола и миновать замкнутый круг, в котором кортизол повышает инсулин, и наоборот.
Гормоны молодости
От зачатия и до вступления во взрослую жизнь тела наполняются анаболическими гормонами – своеобразными химическими курьерами, которые путешествуют по кровотоку, поддерживая в нас жизнь. Помимо прочего, эти гормоны играют жизненно важную роль в формировании мышц и костей, обеспечении наших тел энергией и усилении сексуального влечения для продолжения рода. Главными анаболическими гормонами молодости называют ДГЭА (дегидроэпиандростерон), человеческий гормон роста и тестостерон. Далее в этом разделе мы поговорим о тестостероне и половых гормонах, а также обсудим гормон сна мелатонин, поскольку он играет важную роль в обеспечении крепкого, омолаживающего и спокойного сна. Несмотря на то что с возрастом уровни этих гормонов естественным образом снижаются, вы можете предпринять меры для пополнения запасов этих гормонов и поддерживать баланс между ними на уровне, приближенном к балансу молодых людей.
ДГЭА
Когда-то считалось, что ДГЭА – всего лишь строительный материал для других гормонов. Однако сегодня известно, что он играет ключевую роль в цепочке процессов, обеспечивающих молодость. Правда, чем вы старше, тем меньше в организме ДГЭА. Ближе к 30 годам вы естественным образом минуете пик выработки гормона молодости, и с этого момента его уровень начнет неизменно снижаться. К 40 уровень ДГЭА в вашем организме уменьшится примерно на 50 %, а в 80 составит всего 5 % от максимального значения. Но не отчаивайтесь! Ученые сделали несколько очень интересных открытий.
Например, в ходе исследований, опубликованных в 2002 году в Journal of Gerontology: Biological Sciences и в 2003 году в журнале Experimental Biology and Medicine, обнаружилось, что прием добавок с ДГЭА может замедлять некоторые процессы старения у лабораторных животных. Ученые установили связь между более высокими уровнями ДГЭА и снижением риска развития сердечно-сосудистых заболеваний у мужчин. Этот гормон – предшественник других гормонов. Согласно исследованиям, употребление добавок с ДГЭА усиливает сексуальное влечение, в особенности у женщин. Гормон молодости помогает телу превращать пищу в энергию и сжигать лишний жир. Исследование 2002 года, опубликованное в European Journal of Endocrinology, продемонстрировало роль ДГЭА в снижении уровня ИЛ-6 (интерлейкина-6) и ФНО-α (фактора некроза опухоли-альфа) – высокоактивных химических веществ, способных запускать воспалительные процессы в организме. Когда при стрессе у вас повышается уровень кортизола, подавляя иммунную систему, ДГЭА помогает скорректировать последствия его воздействия и улучшить иммунный ответ. В рамках некоторых исследований рассматривалась возможность использования способности ДГЭА подавлять неконтролируемый рост клеток для профилактики и лечения онкологических заболеваний. Недорогие пищевые добавки с ДГЭА продаются без рецепта. Казалось бы, у ДГЭА столько полезных свойств, что никаких сомнений и быть не может.
Но давайте не будем спешить! Часть восторгов развеялась после того, как в 2006 году Mayo Clinic опубликовала исследование, показавшее, что прием добавок с ДГЭА не вызывает изменения композиционного состава тела, мышечной силы, физической выносливости, плотности костей, чувствительности к инсулину или качества жизни. Помимо этого, нельзя принимать ДГЭА бесконтрольно – это не мультивитамины, которые в малых дозах можно принимать каждый день. ДГЭА – высокоактивный гормон, применение которого связано с потенциальными побочными эффектами, в этом случае больше не обязательно значит лучше. Если решите принимать такую добавку, необходимо предварительно узнать свой текущий уровень ДГЭА-С (ДГЭА-сульфат). Для мужчин уровень ДГЭА-С считается оптимальным в диапазоне 200–250, для женщин – 150–200. Для повышения уровня ДГЭА начальная доза у мужчин может составлять 15–25 мг в день, а у женщин – 5–10 мг. Через шесть-восемь недель после начала приема необходимо снова проверить уровень ДГЭА-С. Для достижения оптимального уровня можно повышать или понижать дозу.
Предупреждение: мужчинам необходимо соблюдать особую осторожность при приеме ДГЭА. В качестве предшественника тестостерона он может увеличивать выработку ПСА (простатического специфического антигена) – основного маркера рака простаты. Проверьте свой уровень ПСА перед тем, как начать принимать ДГЭА. Во время приема гормона проверяйте уровень ПСА регулярно (каждые 6–12 месяцев). Если он начал расти, прекратите прием и проконсультируйтесь со своим врачом.
В рамках программы «Преодоление» мы предлагаем два простых способа, позволяющих естественным образом повысить уровень ДГЭА: до значений, свойственных молодым людям, можно повысить его как с помощью регулярных физических нагрузок, так и за счет снижения калорийности рациона.
Человеческий гормон роста
В наше время при упоминании о человеческом гормоне роста (ГР) перед глазами встают накачанные бодибилдеры и звезды бейсбола, изрядно набравшие вес в межсезонье. Это очень серьезное средство! В естественных условиях гормон роста вырабатывается гипофизом и отвечает за превращение младенца в ребенка, ребенка в подростка, а подростка во взрослого.
Уже много лет детей и взрослых, страдающих дефицитом ГР, успешно лечат инъекциями этого самого гормона. Помимо того, многочисленные исследования с участием большого количества пациентов с дефицитом ГР подтвердили его антивозрастное действие. Гормон роста хорошо изучен: так, недавний поиск в интернете по ключевой фразе «гормон роста» выдавал 56 000 исследований. Все результаты единодушны: инъекции ГР могут способствовать уменьшению жировой ткани, укреплению костей, а также снижению артериального давления. В качестве пищевой добавки этот гормон способствует нормализации уровня холестерина и липидного профиля, улучшению в работе сердечно-сосудистой системы, а также препятствует возрастному снижению чувствительности к инсулину.
Чем же он нам не угодил? А вот чем: дороговизной, неудобством применения и побочными эффектами. Заместительная терапия ГР может стоить от 3000 до 10 000 долларов в год (в США. – Прим. ред.), и практически ни одна страховка не покроет такое лечение, за исключением определенных случаев, когда недоступны более дешевые способы лечения. Помимо этого, такая терапия предполагает ежедневные инъекции ГР. Хотелось бы вам, чтобы это стало частью повседневной жизни? Вероятно, нет. Наибольшее беспокойство вызывают побочные эффекты, которые возможны в результате терапии ГР: в их числе диабет, нарушение толерантности к глюкозе, синдром запястного канала, боли в суставах и отеки. По данным исследований, ГР не вызывает онкологических заболеваний, но в качестве высокоактивного фактора роста способен стимулировать разрастание существующих опухолей.
Пока наши уровни ГР с каждым годом падают все ниже, мы размышляем о пользе заместительной терапии в сравнении с ее стоимостью и возможными рисками. Существует ли способ, позволяющий воспользоваться антивозрастными свойствами ГР в обход побочных эффектов? Да! Изменение образа жизни и соблюдение рекомендаций нашей программы «Преодоление» позволит повысить уровень ГР естественным путем.
• Крепкий сон увеличивает выработку ГР, поэтому высыпайтесь каждую ночь.
• Физические нагрузки, в частности силовые тренировки, увеличивают выработку ГР. Регулярно выполняйте упражнения с поднятием грузов.
• Употребление в пищу белка увеличивает уровень ГР, а продукты с высоким гликемическим индексом и сахаров снижают его. Следуйте нашим рекомендациям и питайтесь продуктами с низким содержанием сахара и низким гликемическим индексом.
• Аминокислоты (аргинин, глютамин, глицин и орнитин) стимулируют гипофиз к выделению резервного ГР. Если, несмотря на соблюдение вышеперечисленных рекомендаций, ваш уровень ГР остается низким, рассмотрите возможность приема этих аминокислот.
• Прием добавок с ДГЭА также помогает увеличить уровень ГР.
Помните, что даже тот гормон роста, который естественным образом вырабатывается в вашем теле, обладает высокой активностью. Вы хотите повысить его до оптимального, а не бесконтрольно увеличивать. Прежде чем пытаться увеличить свой уровень ГР, необходимо сдать кровь на анализ содержания ИФР-1 (инсулиноподобный фактор роста-1). ИФР-1 – лучший показатель уровня ГР, чем сам гормон, поскольку дает возможность определить среднее значение его уровня. Зная возраст и пол, врач сможет помочь определить ваш оптимальный уровень ИФР-1. По мере того как вы будете прилагать усилия для нормализации своего уровня ГР, он сможет контролировать изменение и уровня ИФР-1.
Примечание Сверхчеловечество.рф (По этому гомону сведения противоречивые, нужно разобраться: Ссылка)
Мелатонин не только для сна
Рост числа телевизионных роликов, рекламирующих лекарственные средства для нормализации сна, указывает на увеличение количества людей, страдающих нарушениями сна. Многочисленные исследования последних лет указывают на «эпидемию» недосыпания. Например, в ходе одного из них, проводившегося в 2002 году Национальным фондом по проблемам сна (National Sleep Foundation), было выявлено, что проблемы со сном имеют 47 миллионов взрослых американцев. Такое положение дел чревато серьезными последствиями для здоровья и значительными потерями для экономики вследствие аварийных ситуаций и пропущенных рабочих дней. Длительное недосыпание приводит организм в стрессовое состояние и подавляет иммунную систему. Но попытки решить эту проблему с помощью рецептурных и нерецептурных препаратов могут привести к возникновению ряда других расстройств, включая зависимость от принимаемого средства, сомнамбулизм и дневную сонливость.
Мелатонин – гормон, вырабатываемый шишковидной железой в недрах вашего мозга, – определяет способность наслаждаться крепким восстановительным сном. Образование мелатонина регулируется сменой дня и ночи: его уровень начинает расти в вечерние часы, достигает максимума около полуночи и снижается к утру, так что в идеале, проснувшись, вы чувствуете себя полным сил.
Однако, как и в случае с другими гормонами молодости, с возрастом выработка мелатонина снижается. Максимальное его количество вырабатывается примерно в возрасте семи лет, в подростковом периоде уровень мелатонина серьезно снижается и с этого момента продолжает уменьшаться на протяжении всей жизни. К 60 годам ваш уровень мелатонина составит лишь 50 % от его состояния в 20 лет. Поэтому нет ничего удивительного, что около половины американцев в возрасте 65 лет и старше страдают нарушениями сна.
И это еще не все, на что способен этот гормон. Исследования указывают, что благодаря своим мощным антиоксидантным свойствам мелатонин может быть полезен для лечения онкологических заболеваний, в частности рака молочной железы. Кроме того, он играет ключевую роль в совокупном процессе старения и может способствовать замедлению старения мозга. Поскольку со временем уровень мелатонина падает, системы организма реагируют на это снижением своей активности, что приводит к циклическому процессу, ускоряющему старение. Иммунная защита ослабляется, и вы становитесь более уязвимыми для аутоиммунных нарушений, инфекций и онкологических заболеваний. У мужчин снижается выработка тестостерона. У женщин падает уровень эстрогена, яичники прекращают свою работу, и наступает менопауза. По мере того как снижается активность органов и систем вашего организма, включая снижение способности вырабатывать мелатонин, старение набирает скорость.
Звучит удручающе, не правда ли? Но не все потеряно. Есть подтверждение тому, что можно замедлить старение, принимая мелатонин в качестве добавки к пище. Как и все гормоны, даже в небольших количествах мелатонин может оказывать сильное воздействие. Если вы планируете воспользоваться мелатонином исключительно с целью омоложения, мы рекомендуем принимать подъязычные таблетки по 0,1–0,5 мг за полчаса до ночного сна. При хорошей переносимости можно увеличить дозу до 1–3 мг. Если вы здоровы и не страдаете расстройствами сна, этого будет достаточно.
При наличии проблем со сном и нежелании решать их с помощью рецептурных препаратов прием мелатонина также может помочь. По данным исследования с участием пациентов в возрасте старше 55 лет, опубликованного в American Journal of Medicine (2004 год), заместительная терапия мелатонином значительно улучшает качество сна.
Благодаря быстрому всасыванию сублингвальная (подъязычная) форма мелатонина особенно эффективна для коррекции нарушений сна. В большинстве случаев его достаточно принимать по 1–3 мг перед сном, но некоторым может потребоваться увеличенная доза – до 9 мг. Помимо этого, этот гормон облегчает проявления джетлага (синдрома смены часовых поясов) у людей, пересекающих несколько часовых поясов. Прием мелатонина по 1–3 мг перед сном первые несколько ночей пребывания в иной временной зоне может способствовать переводу внутренних часов на новое время.
Половые гормоны
Вероятно, ни одно из слов английского языка не имеет столько значений, сколько слово sex. Ему нашлось применение во многих сферах жизни, таких как межличностные отношения, мораль, медицина, культура, религия и коммерция и др. И всему виной половые гормоны: эстроген, прогестерон и тестостерон. Их основное эволюционное назначение – обеспечить выживание человеческого рода и гарантировать появление каждого следующего поколения за счет устойчивого стремления мужчин и женщин к размножению.
Однако, помимо решения этой первостепенной задачи, половые гормоны активно участвуют в регулировании многих физиологических функций. Как и в случае с уже обсуждавшимися гормонами молодости, поддержание оптимальных уровней половых гормонов и их соотношения может оказаться жизненно важным фактором для сохранения здоровья и увеличения продолжительности жизни. Но все не так просто, как кажется. Точка зрения медицины по вопросам половых гормонов часто меняется, и временами на совершенно противоположную. Помимо этого, рекомендации по поддержанию оптимальных уровней половых гормонов различаются в зависимости от пола и возраста. Мы постараемся сделать обзор современных представлений в этой области с учетом изменения информации по мере поступления данных новых исследований.
Многие из нас – с облегчением и сожалением одновременно – вспомнят, что юность начинается с очень высокого уровня половых гормонов. С 20 до 30 лет в организме сохраняется более низкий, но стабильный их уровень, потом начинает постепенно снижаться, и это продолжается до конца жизни. И на полпути, примерно в 50-летнем возрасте, у женщин начинается менопауза – менструации в буквальном смысле останавливаются. В это время уровни эстрогена и прогестерона стремительно падают и поднимаются, а выработка тестостерона неизменно уменьшается. Именно резкое падение и колебания уровней эстрогена и прогестерона вызывает многие из неприятных симптомов, например приливы и перепады настроения, от которых страдают множество женщин в преддверии менопаузы.
Кроме стимуляции мыслей о сексе и сексуального поведения половые гормоны серьезным образом влияют на физиологию. Наша молодость зависит от трех этих гормонов больше, чем от любых других: снижению их уровней отводится ключевая роль в эволюционной программе, которую мы унаследовали от предков из каменного века. Уменьшение количества вырабатываемых гормонов, во-первых, делает нас менее заинтересованными в спаривании, что уменьшает вероятность перенаселения, а во-вторых, уничтожает жизнеспособность, свойственную молодости. Благодаря этому люди каменного века порой не доживали и до 30 лет. Вспомним, что генетически мы почти ничем не отличаемся от мужчин и женщин, живших в пещерах, а набор их генов был создан для выживания человеческого вида: повседневная жизнь сводилась к тому, чтобы не умереть от голода. В те далекие времена возрастное снижение гормональных уровней способствовало возможности прожить намного дольше 30 лет, но это удавалось лишь немногим представителям племени.
Высокие уровни половых гормонов не только приводят нас в возбуждение (надеюсь, вы простите меня за прямоту), но и сохраняют здоровье. Благодаря им у нас крепкие кости и мышцы, а также хорошее зрение и слух. В каменном веке человеку все время приходилось эффективно использовать все свои способности, чтобы дожить до следующего дня. Многие изменения, связанные со старением, такие как потеря мышечной массы (и ее замещение жиром), остеопороз, ухудшение зрения и слуха, напрямую зависят от снижения гормональных уровней. Это помогает объяснить, почему большинство пещерных людей жили не намного дольше 30 лет. Они не могли конкурировать с более молодыми членами клана, имевшими более высокие уровни этих гормонов.
Мысль о том, что с помощью пищевых добавок можно усилить выработку гормонов и тем самым вернуть себе часть энергии молодости, зародилась тысячи лет назад. По нашему мнению, такая практика началась в Древнем Египте. Все мальчики-подростки из местной общины становились в круг и дружно мочились, а затем оставляли эту мочу выпариваться под палящим солнцем пустыни. Когда вода испарялась, осадок скатывали в небольшие шарики: в них содержалось большое количество мужских гормонов. Эти шарики были ранней формой заместительной терапии тестостероном. Может быть, это испортит вам аппетит, но современные формы гормональной терапии (ГТ) практически не изменились, хотя со времен фараонов прошло 4000 лет.
Эстроген и прогестерон – версия 2.0 (09)
Вероятно, лишь в этой области отношение медицинского сообщества к проблеме колеблется настолько часто. Препараты эстрогена и прогестерона применяются для лечения симптомов менопаузы уже более 50 лет, но мнение врачей по поводу их эффективности регулярно меняется. Очередное изменение наметилось в 2002 году, когда были опубликованы результаты программы «Инициатива во имя здоровья женщин» (Women’s Health Initiative, WHI). Это исследование началось в 1997 году. В то время 38 % американок, достигших менопаузы, использовали различные средства гормональной терапии, причем большинство из них получали «Премарин». Исследование проводилось под эгидой Национальных институтов здоровья (National Institutes of Health, NIH), в нем приняли участие почти 17 000 женщин, достигших менопаузы. Программа WHI создавалась для исследования соотношения пользы и рисков от применения комбинированного гормонального препарата «Премпро» (prempro), наиболее часто назначавшегося женщинам в менопаузальном периоде. «Премпро» представляет собой комбинацию «Премарина» и «Проверы» (Provera – синтетическое прогестероноподобное лекарственное средство, также известное под непатентованным названием «Медроксипрогестерон»). Осенью 2002 года NIH поспешно прервали исследование, поскольку стало известно: риски от приема «Премпро» слишком велики. Обнаружилось, что у принимавших его женщин риск развития сердечных приступов увеличивался на 29 %, инсультов – на 41 %, злокачественных опухолей молочной железы – на 26 % и вдвое возрастал риск образования тромбов. Объективности ради надо отметить и некоторые положительные аспекты гормональной терапии, ранее обнаруженные в других исследованиях: снижение риска переломов тазобедренного сустава на 33 %, риска развития рака толстой и прямой кишки – на 37 %, а также значительное облегчение климактерических симптомов, в числе которых приливы и вагинальная атрофия. Несмотря на это, в связи с обнаруженными отрицательными эффектами за год частота назначений этого комбинированного препарата сократилась на 66 %, а «Премарина» – на 33 %. Таким образом, в очередной раз мнение о данной форме терапии изменилось на противоположное.
В последние несколько лет проводился более тщательный анализ данных, полученных в ходе исследования WHI. Оказалось, что тяжелые формы нежелательных явлений чаще всего отмечались у женщин пожилого возраста, вступивших в менопаузу более 15 лет назад. По результатам более позднего анализа в Journal of the American Medical Association (JAMA) за 2007 год была опубликована статья о том, что у женщин, достигших менопаузы менее 10 лет назад, риск развития сердечно-сосудистых заболеваний сократился на 24 %. Как правило, симптомы наступающей перестройки организма, такие как приливы, перепады настроения и нерегулярные менструации, проявляются у более молодых женщин. И для них ГТ оказывается относительно более безопасной. Когда эта аналитическая информация стала распространяться в медицинских кругах, взгляды на гормональную терапию снова начали меняться. Все больше врачей для облегчения описанных симптомов стали назначать ГТ пациенткам, вступающим в менопаузу. Последний анализ показал, что ГТ скорее может снижать риск развития сердечно-сосудистых заболеваний у женщин младше 60 лет, чем увеличивать его.
В то же время многие другие симптомы и последствия снижения выработки половых гормонов не проходят с возрастом, продолжая разрушать женское тело. К ним относятся потеря костной массы, увеличение вероятности развития остеопороза; атрофический вагинит, провоцирующий зуд и болезненность во время полового акта; увеличение веса, связанное с наступлением менопаузы; истончение кожи и ослабление сексуального влечения. Эти симптомы – типичные проявления старения, и женщины всех возрастов, вступившие в менопаузу, отмечают, что ГТ помогает многие из них корректировать, а также справляться с возрастными изменениями. В рамках масштабного исследования WHI обнаружилось, что ГТ представляет большую опасность для женщин пожилого возраста.
В медицинском сообществе крепнет мнение о том, что применение ГТ для купирования типичных климактерических симптомов оправдано у женщин, вступивших в менопаузу не ранее 10 лет назад. Поскольку средний возраст вступления в менопаузу составляет примерно 51 год, соотношение риска и пользы говорит о целесообразности ГТ у пациенток в возрасте до 60 лет. После 60 частота сердечных приступов, инсультов, образования тромбов и развития рака груди – проблем, которые, по данным WHI, связаны с применением «Премпро», – в целом у женщин увеличивается. Но, как показало исследование, эти проблемы чаще возникают у женщин, принимающих «Премпро».
Однако в этом исследовании есть скользкий момент. Вероятно, выбор пал именно на «Премпро», а не на другой гормональный препарат, неслучайно: он содержит чуждую женскому организму форму эстрогена. Вспомним, что «Премарин» – конъюгированный (связанный) лошадиный эстроген, а «Премпро» содержит вещество «Провера» – вовсе не прогестерон, а прогестероноподобное соединение, известное как прогестаген (также чуждое женскому организму). Позднее было доказано, что медроксипрогестерон («Провера») нейтрализует некоторые кардиопротективные свойства эстрогена, а также увеличивает риск образования тромбов.
В результате в медицинской среде наметился сдвиг в сторону отказа от синтетических эстрогенов и прогестагенов, таких как конъюгированный лошадиный эстроген и медроксипрогестерон, и применения более натуральных форм эстрогена и прогестерона. Исторически так сложилось, что врачи сомневались в целесообразности использования натуральных форм эстрогена и прогестерона, называющихся биоидентичными. Уже несколько десятилетий подобные формы эстрогена и прогестерона доступны в виде гелей и кремов для местного применения. Но эти средства никогда не пользовались большим спросом: предпочтительнее были препараты для перорального применения. Однако биоидентичные гормоны не могут приниматься перорально, поскольку, попадая в желудок, легко уничтожаются присутствующей там кислотой. Но сегодня благодаря недавним достижениям фармацевтики в рецептурно-производственных отделах аптек можно приобрести микронизированные формы биоидентичных гормонов. (В следующем абзаце мы обсудим эти лекарственные средства.) Микронизированные препараты устойчивы к воздействию кислоты в желудке, они поступают в кровоток из кишечника в неизменном виде. Биоидентичный эстроген продается в большинстве традиционных аптек в виде гелей местного действия, пластырей, а также средств для вагинального применения.
Помимо этого, в рецептурно-производственных отделах аптек можно приобрести непатентованные микронизированные формы биоидентичных эстрогена и прогестерона для приема внутрь. В противоположность большинству традиционных аптек, торгующих готовыми лекарственными средствами, в рецептурно-производственных отделах специальных аптек можно заказать препараты с любой концентрацией и сочетанием гормонов. Такие препараты отличаются уникальным составом и сугубо индивидуальным действием.
И все же вопрос о том, насколько безопаснее терапия биоидентичными гормонами, остается открытым. Могут ли женщины использовать полезные свойства биоидентичных форм эстрогена и прогестерона, не боясь тех же рисков, которые связаны с применением синтетических, модифицированных химическим способом гормонов? К несчастью, до сих пор не проводилось ни одного масштабного двойного слепого плацебо-контролируемого исследования, подобного работе WHI, чтобы опровергнуть все сомнения на этот счет. Хотя результаты нескольких исследований дают основания предположить, что дело обстоит именно так.
В 2005 году журнал International Journal of Cancer опубликовал результаты исследования, в рамках которого велось наблюдение за 54 548 женщинами, достигшими менопаузы, с целью сравнения их риска развития рака груди в связи с получением различных типов биоидентичной и традиционной ГТ. Наблюдение велось в течение 5,8 года, и средняя продолжительность гормональной терапии у его участниц составила 2,8 года. Полученные данные свидетельствовали: тип прогестерона, которым лечились эти женщины, играл важную роль в развитии рака груди. У женщин, принимавших эстроген в комбинации с синтетическим прогестином, таким как медроксипрогестерон, риск развития рака груди возрастал на 40 %, а при приеме микронизированного биоидентичного прогестерона снижался на 10 %. Это исследование имело очень широкий охват, но поскольку оно не было двойным слепым плацебо-контролируемым исследованием, его результаты не настолько убедительны, как в случае с WHI. Несмотря на это, полученные данные дают веские основания предполагать, что биоидентичная ГТ более безопасна.
По данным другого исследования, проводившегося в Университете Коннектикута в 2000 году, женщины старше 65 лет, принимающие биоидентичный эстроген, могут получить ту же степень защиты от остеопороза, что и принимающие традиционную ГТ. Несколько малых исследований показали, что биоидентичная ГТ не вызывает увеличения риска сердечных заболеваний, оказывая положительное влияние на липидный профиль. По данным недавнего исследования по катетеризации сердца, применение биоидентичного эстрогена у женщин в менопаузе не вызывает прогрессирования ишемической болезни с заболеванием сердца в анамнезе.
Американский колледж акушеров и гинекологов не отказывается от использования ГТ у женщин, достигших менопаузы: рекомендует назначать ГТ в минимально допустимых дозах на минимально возможный период времени. Мы уверены в разумности этой рекомендации, но, помимо всего, она отражает приверженность традиционной медицины контролю над симптомами, которую мы не разделяем. По нашему мнению, медицина способна на большее, чем просто снимать симптомы. Скорее мы должны использовать ее возможности для активной борьбы с биохимическими причинами заболеваний, а также с процессами старения. Многие женщины, достигшие менопаузы, ждут от ГТ большего, чем простая коррекция неприятных симптомов. Они хотят, чтобы ГТ повернула вспять ухудшение здоровья и самочувствия, которое происходит по вине устаревших генов, доставшихся нам от предков из каменного века. Под воздействием этих генов в последние десятилетия своей жизни женщины вынуждены мириться с недостаточным уровнем гормонов.
Дальнейший пересмотр представленных в 2007 году в журнале JAMA результатов анализа информации, полученной в ходе исследования WHI, показал, что у женщин, вступивших в постменопаузу 10–19 лет назад, риск развития сердечно-сосудистых заболеваний увеличивался на 10 %, а у женщин, вступивших в постменопаузу 20–29 лет назад, – на 26 %. Это означает, что в год на 10 000 женщин в возрасте от 60 до 69 лет приходится в четыре раза больше сердечных приступов и инсультов, а среди женщин в возрасте 70–79 лет этот показатель выше еще на 17 случаев. Женщинам необходимо учитывать эти данные, если они планируют продолжить ГТ после 60 лет.
Помимо этого, исследование WHI выявило увеличение риска образования тромбов. Все типы заместительной терапии эстрогеном – как конъюгированным лошадиным, так и биоидентичным эстрадиолом, – а вместе с ними и терапия синтетическим прогестагеном связаны с повышенным риском образования тромбов.
Однако в реферате, представленном на ежегодном собрании Американского общества гематологии в 2004 году, Кенна Стивенсон и ее коллеги сообщили, что использование крема на основе биоидентичного прогестерона не приводит к увеличению количества маркеров крови, ассоциируемых с повышенным образованием тромбов. Мы предполагаем, что для минимизации риска образования тромбов необходимо использовать биоидентичный прогестерон практически во всех случаях. Добавим, что для дальнейшего снижения риска тромбообразования обязателен прием достаточного количества (2 и более г) ЭПК (EPA) / ДГК (DHA) (рыбий жир) в день, а также включение в рацион наттокиназы – натурального средства для разжижения крови. Чтобы обеспечить себе безопасное разжижение крови и снижение риска образования тромбов, нужно принимать одну-две капсулы наттокиназы (1440 фибринолитических единиц) дважды в день. И последняя рекомендация: желательно рассмотреть возможность ежедневного приема аспирина в дозе 81 мг.
Добавим, что, по нашему мнению, прием гормональных препаратов должен имитировать естественный ритм выработки гормонов. В организме молодой женщины уровни эстрогена и прогестерона колеблются ежедневно. Пока продолжаются менструации, каждый месяц женский организм претерпевает цикл гормональных изменений. В первой половине месяца яичники вырабатывают эстроген. В середине цикла происходит овуляция, и уровни прогестерона и эстрогена повышаются. Далее, если женщина не забеременела, уровни эстрогена и прогестерона падают, и у нее начинается менструация. Многие врачи выписывают пациенткам биоидентичные гормональные препараты в попытке симулировать этот естественный цикл. В первые две недели месяца женщина принимает эстроген, следующие две недели – эстроген в сочетании с прогестероном, после чего в конце месяца на несколько дней прекращает прием обоих гормонов, что соответствует снижению их уровней во время менструации. Эстроген и прогестерон созданы, чтобы уравновешивать друг друга, и такая ГТ позволяет всем тканям оптимальным образом использовать полезные свойства гормональных уровней, свойственных молодому организму, а также сокращает общее количество принимаемых гормонов.
Чтобы увеличить свой запас прочности и получить возможность пользоваться ГТ и в более старшем возрасте, мы рекомендуем постепенно уменьшать дозу гормонов. Предположим, женщина с 50 до 60 лет ежедневно принимала биоидентичный эстроген, скажем, в дозе 1 мг эстрадиола, тогда после 60 правильнее будет снизить дозу до 0,5 мг в день.
Важно отметить, что на заре заместительной терапии тестостероном лечение мужчин также проводилось с использованием небиоидентичных форм тестостерона. Как мы обсудим далее, избавиться от негативных побочных эффектов, связанных с терапией тестостероном, удалось путем замены синтетических препаратов биоидентичными. Это может указывать на более высокое качество биоидентичных гормонов в целом.
Терри2023: «Парни, не люблю перебивать, но в ближайшие пару лет начнутся серьезные изменения в методике назначения ГТ. В 2010 году на рынке появились генетические тесты для определения рисков тромбообразования, а также развития рака груди, сердечных приступов и инсультов у женщин».
Читательница: «И я смогу точно выяснить, безопасен ли для меня прием гормональных препаратов в постменопаузе?»
Терри2023: «Как и все, что относится к медицине, этот анализ не дает абсолютно точных данных, но его результаты будут намного точнее, чем в ваше время. К сожалению, понадобилось еще несколько лет, чтобы большинство практикующих традиционную медицину врачей начали направлять пациентов на генетическое тестирование до назначения ГТ. Но, к счастью, нашлись несколько дальновидных специалистов, воспользовавшиеся этим методом сразу после его выхода на рынок. Кстати сколько вам лет?»
Читательница: «Недавно исполнилось 48, но у меня все еще продолжаются менструации и не бывает приливов или других симптомов».
Терри2023: «Кажется, есть еще несколько лет до того, как вам понадобится ГТ, но было бы неплохо иметь возможность узнать, безопасен ли для вас этот метод лечения».
Рэй2023: «Помимо прочего, вторая декада XXI века стала десятилетием искусственных органов. Первой оказалась искусственная поджелудочная железа: с ее появлением лишь немногие диабетики были вынуждены продолжать колоть инсулин и проверять уровень сахара в крови».
Терри2023: «А еще сегодня существуют искусственные яичники и яички. Они представляют собой замкнутые системы с возможностью ежеминутного круглосуточного контроля над уровнями гормонов в кровотоке и регулирования этих уровней за счет биоидентичных заменителей».
У женщин есть еще одна возможность коррекции симптомов менопаузы: альтернативные негормональные методы. Изофлавоны, такие как генистеин и дайдзеин, представляют собой растительные эстрогены, которые уменьшают приливы и помогают защитить организм от остеопороза, болезней сердца и онкологии. Чтобы воспользоваться их полезными свойствами, женщине необходимо принимать их в дозе около 50 мг в день. Такое количество изофлавонов содержится в двух стаканах соевого молока, или в 170 г тофу, или в 110 г ферментированного соевого продукта темпе. По данным исследований, корневища и корни цимицифуги, или клопогона кистевидного, используемые в качестве лекарства, могут способствовать уменьшению приливов и других симптомов менопаузы.
Тестостерон – не только для мужчин
У женщин уровни эстрогена, прогестерона и тестостерона достигают пиковых значений к 20 годам, а к 40 выработка этих гормонов уже снижается вдвое. Многие женщины, вступившие в менопаузу, делают выбор в пользу ГТ эстрогеном и прогестероном. Однако относительно немногие из них получают заместительную терапию тестостероном, поскольку она не одобрена FDA к применению у женщин. Уровень тестостерона в женском организме составляет лишь 5 % от этого же уровня у мужчин, но даже в таком небольшом количестве тестостерон играет критическую роль в поддержании жизнеспособности и хорошего самочувствия у женщин. В человеческом теле тестостерон – главный анаболический стероид естественного происхождения и может способствовать сохранению мышечной массы и укреплению костей, а также предотвращать истончение кожи. В то время как стандартная доза тестостерона при заместительной терапии у мужчин составляет 50–100 мг в день и более, женщинам для кардинальных улучшений зачастую достаточно получать 1–2 мг в день.
Второй после сухости влагалища по распространенности жалобой среди женщин, вступивших в менопаузу, называется ослабление сексуального желания и трудности с достижением оргазма. Прием тестостерона может в значительной степени способствовать решению этих проблем. Несмотря на то что подобная терапия для женщин широко используется за пределами США, она все еще не получила одобрение FDA. Но это не означает, что доктор не может рекомендовать вам лечение тестостероном.
В организмах мужчин тестостерон играет основополагающую роль. Возрастное снижение его уровня – часть генетической программы, унаследованной от пещерного человека. Подобно другим частям устаревшего ПО, этот процесс создан, чтобы разрушить здоровье и ускорить наступление смерти; обычно он начинается примерно в 30-летнем возрасте. Но, в отличие от внезапного и резкого падения гормональных уровней у женщин, снижение уровня тестостерона у мужчин, именуемое андропаузой, происходит постепенно и продолжается на протяжении почти всей жизни.
На фоне снижения выработки этого гормона наблюдаются уменьшение мышечной массы, повышенная склонность к накоплению жира, особенно в талии, уменьшение плотности кожи и костей, ослабление сексуального желания, эректильная дисфункция, утомляемость и депрессия, а также снижение активности и ухудшение интеллектуальных способностей. Одним из лучших способов для естественного повышения уровня тестостерона у мужчин может оказаться физическая нагрузка, в частности поднятие тяжестей или силовые упражнения. Однако у некоторых, вопреки регулярным тренировкам, уровень тестостерона остается намного ниже, чем необходимо для оптимального здоровья. Таким мужчинам заместительная терапия тестостероном может принести существенную пользу – в начале главы мы приводили подобный пример.
Обычно мужчинам назначают заместительную терапию тестостероном в виде гелей для местного нанесения и пластырей для ежедневного применения, а также в виде еженедельных инъекций. В обычных аптеках продаются гели «Тестим» (Testim) и пластыри «Андрогель» (Androgel). Также в рецептурно-производственных отделах аптек можно заказать непатентованные формы геля для местного применения. На многих мужчин гели и пластыри с тестостероном действуют эффективно, но некоторым из них для достижения требуемого уровня этого гормона в кровотоке необходимы инъекции. Они почти безболезненны, и их можно делать дома – раз в неделю. В основе всех этих видов терапии – биоидентичный тестостерон.
Применение тестостерона у мужчин требует соблюдения некоторых мер предосторожности. Необходим регулярный скрининг рака предстательной железы с использованием обоих методов: исследования прямой кишки и анализа крови на ПСА. Есть мнение, что заместительная терапия тестостероном не увеличивает риска развития рака предстательной железы, однако она может ускорять рост уже существующей злокачественной опухоли, поэтому так важно проводить регулярные исследования на наличие онкологических маркеров. Помимо этого, терапия тестостероном может приводить к сгущению крови и росту уровня эстрогена. В связи с этим важно регулярно проверять свой гематокрит (показатель густоты крови), а также уровень эстрадиола.
Часто, начиная принимать тестостерон, мужчины замечают, что становятся сильнее, но это скорее приятный побочный эффект, нежели желаемая цель терапии. Врачи, соблюдающие этику, не назначают этот гормон своим пациентам только для того, чтобы те смогли накачать мышцы или улучшить спортивную подготовку. При надлежащем использовании для снятия дефицита тестостерона, подтвержденного анализами крови и симптомами андропаузы, такая заместительная терапия может серьезным образом помочь в поддержании здоровья и благополучия мужчин старшего возраста.
Как мы уже отмечали, история применения заместительной терапии тестостероном для лечения мужчин в некоторой степени похожа на историю применения заместительной терапии эстрогеном для лечения женщин. У мужчин она начиналась с приема внутрь синтетического тестостерона в формах, не идентичных человеческому тестостерону. Но помимо положительных эффектов, таких как увеличение мышечной массы, обнаружились и побочные, включая неудовлетворительные результаты функциональных проб печени. Терапия биоидентичным тестостероном стала стандартом несколько лет назад, и согласно исследованиям, это лечение оказывает положительное влияние как на сексуальную сферу, так и на здоровье сердца. В то же время отсутствуют побочные эффекты, ранее наблюдавшиеся при лечении искусственными препаратами. Можно предположить, что отказавшись в пользу биоидентичных от искусственных форм эстрогена и прогестерона, используемых для лечения женщин, мы обнаружим схожие положительные эффекты.
Заниматься любовью, чтобы жить дольше
Когда речь идет о сексуальной активности, норма представляется очень расплывчатой. Мы знаем, что есть пары, которые занимаются любовью два раза в день. Но большинство из нас делают это два-три раза в неделю. А некоторые – дважды в месяц, а кто-то – дважды в год… или вообще никогда. И это нормально для отдельно взятых людей или пар, но регулярный оргазм может играть важную роль в поддержании здоровья и благополучия и помочь вам прожить дольше. Другими словами, оргазм – это хорошо.
В рамках исследования, опубликованного престижным British Medical Journal, проводился поиск связи между частотой получения оргазма и смертностью у мужчин. В течение четырех лет исследователи изучали сексуальное поведение 918 мужчин в возрасте от 45 до 59 лет из графств Кайрфилли и Южный Уэльс, а также пяти прилегающих к ним деревень. Обнаружилось, что среди мужчин, имевших наибольшее число оргазмов в году, смерть в результате сердечных приступов и других причин наступала в два раза реже по сравнению с менее активными в сексуальном плане мужчинами. Авторы исследования сделали вывод, что «сексуальная активность обладает защитным воздействием на мужское здоровье». Невзирая на то что еще не проводились исследования связи сексуальной активности и смертности у женщин, уже сообщалось о положительном влиянии оргазма на многие аспекты женского здоровья. Среди документированных полезных свойств, ассоциируемых у обоих полов с регулярной сексуальной активностью, можно назвать следующие.
• Снижение уровня стресса. Проведенное в Шотландии исследование, результаты которого были опубликованы в журнале Biological Psychology, показало, что как у мужчин, так и женщин, ведущих регулярную половую жизнь, артериальное давление в стрессовых ситуациях (к примеру, публичные выступления) было ниже, чем у людей с умеренной сексуальной активностью.
• Более близкие и доверительные отношения. Оргазм запускает механизм высвобождения нейромедиатора окситоцина, который возбуждает в нас чувства близости и заботы.
• Укрепление иммунитета. Исследователи из Пенсильвании обнаружили, что секс один-два раза в неделю приводит к повышению уровня иммуноглобулина А – важного компонента иммунной системы.
• Профилактика рака предстательной железы. Британские исследователи обнаружили, что у мужчин частое семяизвержение сокращает риск развития рака простаты.
• Уменьшение болевых ощущений. Выброс окситоцина, предшествующий оргазму, увеличивает уровень простагландинов, гормонов короткого действия, ассоциируемых с сильным удовольствием и ослаблением болей, например предменструальных.
И все же в последние годы частота половых актов между супругами сократилась. Когда в 1940-е и в начале 1950-х годов Альфред Кинси занимался исследованием супружеских пар, в среднем супруги занимались сексом два раза в неделю. Социолог Мортон Хант обнаружил, что к середине 70-х эта цифра выросла примерно до 3,25. Он считал, что такой рост был обусловлен переменами в обществе, связанными с появлением противозачаточных таблеток и «сексуальной революцией». Однако более поздние изучения показали уменьшение этой цифры, и сегодня супруги занимаются сексом в среднем меньше двух раз в неделю. Регулярная сексуальная активность, будь то секс с партнером или даже мастурбация, полезна для здоровья и может сыграть важную роль в его сохранении.
Читательница: «Раз уж мы говорим о половых гормонах, хочу узнать: каким будет секс в будущем?»
Терри2023: «Большинство из нас занимаются сексом так же, как вы в свое время, но у многих людей пользуется популярностью секс с роботами».
Читательница: «Звучит странно».
Рэй2023: «В наше время вам стоило бы большого труда понять, что ваш партнер – робот, по крайней мере в том, что касается физиологии. Кожа сексуальных суррогатов выглядит очень натурально, и они запрограммированы реагировать на сексуальную активность практически так же, как это делают настоящие женщины и мужчины».
Рэй2034: «В 2034 году нам доступна виртуальная реальность, и суррогаты в виртуальной реальности выглядят так же натурально и привлекательно, как живые люди в реальной жизни. Думаю, вы можете представить, что секс там – это совсем другое дело».
Читательница: «То есть я смогу заняться сексом со своим кумиром?»
Супруг Читательницы: «Минуточку!..»
Рэй2034: «В виртуальной среде вы сможете заниматься чем угодно и с кем угодно, будь это рабочее совещание с коллегами со всего мира или чувственный сексуальный контакт. И это не сложнее, чем пользоваться мобильным телефоном».
Читательница: «И как именно это работает?»
Рэй2034: «Нанороботы, циркулирующие в наших кровотоках, поступают по капиллярам в мозг. Если мне нужно погрузиться в виртуальную среду, то нанороботы в мозге блокируют сигналы, поступающие от настоящих органов чувств, и заменяют их сигналами, которые мог бы получать мой мозг, если бы я действительно находился в виртуальной среде. Сегодня существуют миллионы виртуальных сред – можно выбрать любую, а проектирование виртуальной среды стало новой процветающей формой искусства. Таким образом, мой мозг думает, что я действительно нахожусь в виртуальной среде, и он задействует все пять органов чувств. Если я захочу пошевелить рукой, то будет шевелиться моя виртуальная рука на моем виртуальном теле. Поэтому в виртуальной реальности мне не обязательно находиться в моем настоящем теле. Многие пары находят интересным поменяться телами в виртуальной среде и ощутить, что чувствует партнер во время секса».
Супруг Читательницы: «Наконец-то ты поймешь то, о чем я тебе говорю все эти годы».
Рэй2034: «Да, поймет и почувствует».
Ранняя диагностика и гормоны
Поддержание оптимальных уровней гормонов может иметь ключевое значение для сохранения здоровья и молодости на протяжении всей жизни. Но лишь немногие когда-либо проверяли хотя бы один из своих гормональных уровней. Проверка базового гормонального профиля, включающая измерение уровней гормонов, о которых мы писали выше (исключение составляет мелатонин, уровень которого обычно не проверяют), может обеспечить вас ценной информацией – насколько хорошо организм справляется с изменениями, которые происходят под действием старения.
Проверка состояния щитовидной железы
Ранее в этой главе мы уже упоминали о трех анализах крови, способных дать полное представление о функции вашей щитовидной железы, – это анализы на ТТГ, свободный Т3 и свободный Т4. Фактически ТТГ вырабатывается гипофизом, находящимся в головном мозге. ТТГ заставляет щитовидную железу выделять в кровоток тиреоидные гормоны Т3 и Т4. Существует обратная зависимость между уровнем ТТГ в крови и функцией щитовидной железы. При низких уровнях Т3 и Т4 гипофиз вырабатывает больше ТТГ, приказывая щитовидной железе выбросить в кровоток большее количество тиреоидного гормона. Исторически так сложилось, что этот метод используется для выявления нарушений в функционировании щитовидной железы наиболее часто. Высокий уровень ТТГ говорит о наличии гипотиреоза и необходимости дополнительного приема тиреоидных гормонов. Низкий уровень ТТГ – признак гипертиреоза, обычно требующего хирургического вмешательства или приема лекарственных препаратов.
Не так давно врачи научились отслеживать свободные (несвязанные) уровни тиреоидных гормонов – свободный Т3 и свободный Т4. Более 99,5 % тиреоидного гормона, циркулирующего в кровотоке, связано с белками, что делает его неактивным. В действительности то небольшое количество, которое остается несвязанным, или «свободным», и делает всю работу тиреоидного гормона. Это небольшое количество можно определить, измерив свободный Т3 и Т4. До недавних пор каждый из этих анализов стоил несколько сотен долларов, поэтому делали их нечасто. Благодаря новым технологиям сегодня анализы на свободные Т3 и Т4 отличаются достоверностью и невысокой ценой и позволяют узнать точные уровни этих гормонов в крови. Помимо этого, анализы помогают вашему врачу рассчитывать точную дозу препарата для нормализации функции вашей щитовидной железы. К сожалению, до сих пор многие врачи принимают в расчет только ТТГ и общий Т4, поэтому не стесняйтесь попросить назначить вам анализы свободных Т3 и Т4.
Большинство врачей традиционной медицины прописывают L-тироксин – синтетический препарат. И напротив, многие врачи комплементарного направления предпочитают назначать тиреоидные гормоны натурального происхождения. Врачи, практикующие традиционный подход, предпочитают назначать синтетический Т4, поскольку во всех таких таблетках содержится одинаковое количество действующего вещества. А в случае с тиреоидными препаратами натурального происхождения объем действующего вещества может слегка варьироваться от таблетки к таблетке. Врачи комплементарной медицины используют натуральные тиреоидные гормоны по той причине, что они содержат как Т3, так и Т4 в пропорции 4:1. В таком соотношении эти гормоны присутствуют в здоровом организме.
Анализ на ДГЭА
Из всех гормонов в человеческом организме ДГЭА присутствует в наибольшей концентрации, выступая предшественником большинства половых гормонов. Он вырабатывается надпочечниками; его максимальный уровень наблюдается в возрасте около 29 лет, и далее на протяжении всей жизни концентрация ДГЭА медленно снижается. Сейчас ведутся споры о том, полезен ли для здоровья прием этого гормона. Несколько недавних исследований не подтвердили, что ДГЭА противодействует старению. И все же не будет лишним узнать свой уровень ДГЭА, чтобы решить – стоит вам принимать пищевые добавки или нет, поскольку уровень этого гормона можно считать показателем того, насколько хорошо надпочечники справляются со старением.
Также стоит контролировать свой уровень ДГЭА, чтобы понимать, как на него влияет выполнение программы тренировок. Для этого необходимо сдать анализ на ДГЭА-сульфат (ДГЭА-С). Это исследование отличается невысокой ценой и точностью измерения уровня ДГЭА в кровотоке. Мы считаем, что для мужчин оптимальный уровень ДГЭА-С колеблется в диапазоне 200–250, а для женщин – в диапазоне 150–200.
Анализ на гормон роста
В противоположность многим гуру от омоложения мы не поддерживаем заместительную терапию ГР в качестве основной антивозрастной стратегии. В отношении гормона роста мнения исследователей долголетия и специалистов, практикующих антивозрастную медицину, несколько различаются. Дело в том, что лабораторные эксперименты на животных показали: низкий уровень гормона ИФР-1, который, по сути, выполняет работу гормона роста, ассоциируется с увеличением продолжительности жизни, а высокий уровень ИФР-1 – с ее уменьшением. К тому же, судя по данным экспериментов с участием людей, высокий уровень ИФР-1 связан с увеличением риска развития определенных форм онкологических заболеваний. Мы помним, что уменьшение калорийности рациона – единственный доказанный экспериментами на животных метод увеличения продолжительности жизни. Отчасти успех этого метода обусловлен снижением активности ИФР-1. Поэтому среди исследователей долголетия бытует мнение, что необходимо избегать приема ГР и что, возможно, низкий уровень ИФР-1 можно считать предпочтительным.
С другой стороны, некоторые специалисты по антивозрастной медицине стараются сделать прямо противоположное: увеличить уровни ГР и ИФР-1 у пожилых людей до значений, свойственных их организмам в более молодом возрасте. Они считают, что молодые люди имеют более высокий уровень ГР и его увеличение у пожилых людей до прежних значений приведет к тому, что они станут моложе. Эти врачи рекомендуют инъекции ГР или другие средства для увеличения его уровня. Такой подход основан на результатах исследования, проводившегося в 1990 году доктором Дэниелом Радманом из Университета Висконсина. Это исследование показало, что мужчины среднего возраста, получавшие инъекции ГР, начинали выглядеть моложе. Более поздние исследования выявили, что ГР может предотвратить некоторые возрастные изменения, в основном увеличение объема жировой ткани и уменьшение мышечной массы.
В этой книге мы говорим не только о длительном сохранении молодости, но и о более важном аспекте: как оставаться молодыми достаточно долго, чтобы потом жить вечно. Нас беспокоит недоказанность того, что повышение уровня ГР с помощью инъекций увеличивает продолжительность жизни, поскольку эксперименты на животных говорят об обратном. Мы считаем, что в отношении ГР и ИФР-1 стоит придерживаться золотой середины. Несмотря на то что мы признаем важную роль высокого уровня ГР применительно к некоторым аспектам старения, все же предлагаем поддерживать свой уровень ГР естественным образом, за счет полноценного сна, употребления меньшего количества углеводов с высоким гликемическим индексом и регулярных тренировок. Мы против применения инъекций ГР.
Даже если вы не планируете использовать инъекции ГР, может оказаться полезным узнать свой уровень этого гормона. Для этого лучше сдать анализ на определение уровня ИФР-1, а не самого ГР. Выработка гормона роста гипофизом имеет естественный пульсирующий характер: рост и падение уровня ГР наблюдаются каждые несколько минут. После выделения из гипофиза ГР переносится с кровотоком в печень, где превращается в ИФР-1, чей уровень более стабилен. Подобно уровню ГР, уровень ИФР-1 достигает максимальных значений в подростковый период, а затем медленно снижается на протяжении всей жизни. Сегодня с помощью особых анализов эндокринологи могут обнаруживать такое состояние, как дефицит гормона роста у взрослых (ДГРВ). Его также можно диагностировать по низкому уровню ИФР-1. По единодушному мнению специалистов, о наличии ДГРВ свидетельствует уровень ИФР-1 ниже 77. Если вы обнаружили, что ваш ИФР-1 ниже этой отметки, нужно проконсультироваться с лечащим врачом или эндокринологом и определить, нуждаетесь ли вы в гормональной терапии.
Анализ на кортизол
Кортизол – главный гормон стресса. Когда вы испытываете стресс, определенные клетки надпочечников выбрасывают кортизол в кровоток. Хронический стресс, характерный для современной жизни, провоцирует практически непрерывное высвобождение этого гормона из надпочечников. Если серьезный стресс продолжается длительное время, надпочечники могут истощиться и перестать вырабатывать кортизол. Это чревато хронической усталостью, предрасположенностью к инфекциям, а также множеством других проблем. Есть два исследования, помогающих определить, насколько хорошо ваши надпочечники справляются с производством кортизола: анализ крови на содержание кортизола и индекс стресса надпочечников (adrenal stress index, ASI).
Обычно уровень кортизола в крови достигает максимальных значений утром, поэтому большинство анализов делается около восьми часов утра. Низкий уровень гормона стресса может свидетельствовать о том, что надпочечники истощились или вы страдаете каким-то другим нарушением. Превышение допустимой нормы может быть вызвано чрезмерным стрессом или быть симптомом другой проблемы, требующей дальнейшего обследования.
Индекс стресса надпочечников
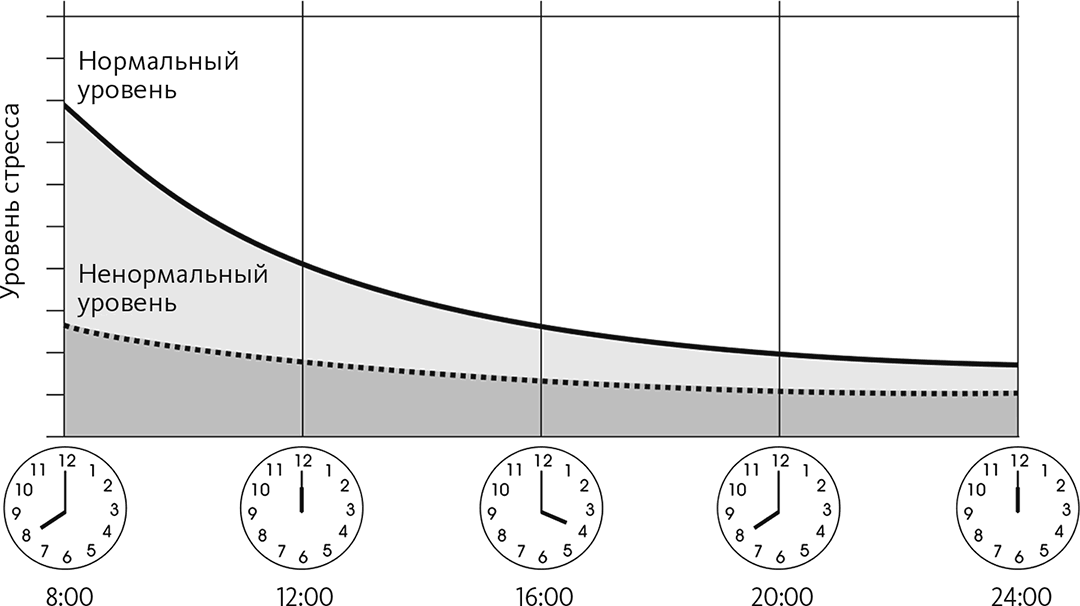
Оптимальным результатом теста будет высокий уровень кортизола после пробуждения и постепенное его снижение на протяжении дня с каждым последующим образцом. Зачастую, когда человек впервые подвергается долгосрочному хроническому стрессу, уровень кортизола остается высоким и днем и ночью. Однако, если стресс не прекращается в течение длительного времени, надпочечники истощаются. В этом случае, даже если человек по-прежнему испытывает стресс, тест ASI покажет низкие уровни кортизола и днем и ночью. С помощью теста можно также измерить отношение ДГЭА к кортизолу. Этот показатель выше всего у молодых людей и уменьшается с возрастом, но при соблюдении рекомендаций нашей программы «Преодоление» можно кардинальным образом замедлить этот процесс.
Нормализовать работу надпочечников поможет врач, ориентированный на терапию натуральными средствами, такой как натуропат или хиропрактик.
Анализ на инсулин
Когда вы едите пищу с высоким содержанием сахара или углеводы любого типа, специальные островки клеток в поджелудочной железе вырабатывают инсулин – гормон, способствующий поступлению сахара из кровотока внутрь клеток, где он сжигается с получением энергии (хорошо!) или превращается в жир для дальнейшего хранения (не очень хорошо!). Для переработки продуктов с высоким содержанием сахара и углеводов с высоким гликемическим индексом требуется больше инсулина, чем для переработки продуктов с низким гликемическим индексом, которые мы рекомендуем употреблять в пищу. Высокий уровень инсулина в крови может стать источником множества проблем, включая высокое артериальное давление, набор веса и увеличение риска развития заболеваний сердца. Чем больше пищи с высоким гликемическим индексом вы едите, тем больше инсулина производите. Однако, поскольку этот гормон в больших количествах токсичен, организм пытается защитить вас с помощью инсулиновой резистентности. Но если у вас развивается резистентность к инсулину, а вы питаетесь такими же продуктами с высоким гликемическим индексом, то вырабатывается все больше и больше инсулина, и проблема усугубляется.
Несмотря на то что врачи традиционной медицины редко проверяют инсулин, анализ крови на его содержание сможет рассказать многое. Это исследование проводится утром натощак – с момента последнего приема пищи должно пройти не менее 10 часов. Оптимальный уровень инсулина – ниже трех, приемлемый – ниже пяти. Уровень инсулина в районе 12 удваивает риск развития сердечного приступа, а показатели выше 15 утраивают его.
Анализы на половые гормоны
Анализ на эстроген
В человеческом теле присутствует множество разновидностей эстрогена, но наиболее сильнодействующим, а иногда и наиболее важным считается эстрадиол. Он, мощный сам по себе, действует как обоюдоострый меч. С одной стороны, способствует укреплению костей и предотвращению остеопороза и в то же время у женщин может провоцировать аномальный рост тканей молочной железы и эндометрия (слоя, выстилающего матку изнутри), повышая риск развития онкологического заболевания. Мужчинам небольшие количества эстрадиола необходимы для поддержания баланса тестостерона и оптимальной работы мозга. С другой стороны, высокий уровень эстрадиола связывают с аномальным ростом предстательной железы, что часто приводит к проблемам с мочеиспусканием, облысению по мужскому типу и увеличению риска развития рака предстательной железы. В связи с этим и мужчинам, и женщинам стоит проверять уровни эстрадиола в организме. У женщин, вступивших в менопаузу, и мужчин такую проверку можно проводить в любое время. Женщинам до менопаузы анализ на эстрадиол нужно сдавать между 17-м и 21-м днями менструального цикла. Обычно в эти дни его уровень колеблется в диапазоне 50–180 нг/мл. Для женщин в менопаузе типичным считается уровень эстрадиола меньше 32, а уровень от 50 до 100 считается целевым для дам, получающих заместительную терапию биоидентичными гормонами. Для мужчин оптимальным будет уровень эстрадиола меньше 40.
Анализ на прогестерон
Эстроген вызывает рост тканей молочной железы и эндометрия, а прогестерон останавливает эти процессы. Таким образом, эстроген и прогестерон работают рука об руку для сохранения здорового и сбалансированного состояния гормоночувствительных тканей (ткани молочной железы и матки). Обеспечивая этот баланс, прогестерон защищает женщину от онкологических заболеваний груди и матки. Важно, чтобы прогестерон присутствовал в организме в тот момент, когда уровень эстрогена повышается. Эстроген вырабатывается на протяжении всего менструального цикла, а высвобождение прогестерона начинается после овуляции, в середине цикла. Высокий уровень прогестерона сохраняется до начала менструации, а затем падает. Прогестерон участвует в образовании новой костной ткани наравне с эстрогеном.
У женщин до менопаузы уровень прогестерона проверяется на 17–21-й день 28-дневного цикла или не позднее чем за неделю до начала менструации. Вступившим в постменопаузу и не получающим ГТ можно сдавать этот анализ в любое время. Женщинам с назначенной ГТ следует сдавать анализ на 14–21-й день цикла. Оптимальный уровень прогестерона колеблется между 15 и 25 нг/мл.
Мужчины не нуждаются в проверке уровня прогестерона.
Анализ на тестостерон
У мужчин тестостерон отвечает за рост мышечной и костной тканей, либидо, образование спермы, оволосение по мужскому типу, а также за состояние здоровья в целом. Большая часть этого гормона вырабатывается яичками, и лишь небольшое количество – надпочечниками. Тестостерон снижает количество абдоминального жира, усиливает образование эритроцитов, а также участвует в регуляции уровней холестерина и глюкозы в крови. В женском организме этот гормон вырабатывается яичниками и надпочечниками, но в гораздо меньшем объеме, чем у мужчин. У женщин он способствует сохранению мышечной и костной массы, а также сексуального влечения. Оптимальный уровень тестостерона жизненно важен для здоровья. Как и в случае с другими гормонами, его уровень с возрастом снижается. Проверять уровень тестостерона нужно и мужчинам, и женщинам. Для мужчин оптимальным считается 500–800 нг/мл, для женщин – 45–85.
Ранняя диагностика и остеопороз
Так уж устроено природой – это одна из особенностей нашего генетического наследия: с возрастом мы теряем костную массу. У женщин ее потеря начинается раньше, чем у мужчин, но рано или поздно истончение костной ткани происходит у обоих полов. С помощью двух простых исследований, которые мы обсудим ниже, – анализа на NTX (N-телопептид коллагена I типа) и анализа минерального состава волос – вы сможете определить, началась ли потеря костной массы. В случае положительного ответа сумеете предпринять активные меры для замедления и предотвращения этого процесса.
Остеопороз – довольно распространенное заболевание скелета, при котором его кости истончаются и становятся более подвержены переломам. Наряду с тем, что возрастная потеря костной массы ждет каждого из нас, остеопорозом (более тяжелой формой снижения плотности костей) больны 10 миллионов американцев, и еще 18 миллионов страдают от остеопении (состояния, предшествующего остеопорозу). В 55 % случаев от этих нарушений страдают люди старше 50 лет, и 80 % из них – женщины. Согласно статье, опубликованной в Journal of the American Academy of Orthopaedic Surgeons (2007 год), от переломов, вызванных остеопорозом, умирает больше женщин, чем от рака груди.
Наиболее подвержены этому заболеванию женщины, вступившие в постменопаузу. Считается, что на протяжении жизни они в среднем теряют от одной трети до половины общей костной массы. По большей части остеопороз – результат снижения уровней эстрогена и прогестерона в период постменопаузы. Мужчины также подвержены остеопорозу, что вызвано снижением уровня тестостерона, но у них истончение костей начинается позже, чем у женщин. Чаще от остеопороза страдают женщины европейского, испанского и азиатского происхождения; менее всего ему подвержены афроамериканки. Самым негативным образом это заболевание влияет на кости позвоночника, бедер и запястий, что делает их наиболее уязвимыми для переломов.
К основным факторам риска относятся личная или семейная история переломов, курение сигарет, а также малая масса тела (меньше 57 кг). К другим факторам риска относятся низкая физическая активность, употребление алкоголя в больших количествах (больше четырех порций в день, то есть 2 л пива или 0,6 л вина) и недостаточное потребление кальция. Заболевания щитовидной железы и почек, нарушения всасывания, такие как целиакия (чувствительность к глютену), дефицит витамина D, нервная анорексия и другие состояния, выражающиеся в неудовлетворительном качестве питания, также повышают риск развития остеопороза. Множество лекарственных препаратов, включая стероиды, мочегонные и противосудорожные средства, способствуют потере костной массы.
Стандартным методом выявления остеопороза считается двухэнергетическая рентгеновская абсорбциометрия (ДЭРА). Метод ДЭРА использует низкие дозы рентгеновского излучения (1/30 дозы, необходимой для флюорографии), получая снимки тазобедренного сустава и позвоночника и определяя плотность костей.
По мнению Американской академии семейных врачей (American Academy of Family Physicians), Американской академии хирургов-ортопедов (American Academy of Orthopaedic Surgeons), а также Всемирной организации здравоохранения (ВОЗ), женщинам, не имеющим каких-либо факторов риска, следует начинать обследоваться на наличие остеопороза в возрасте 65 лет. Женщинам, имеющим любой из перечисленных факторов риска, с наступлением менопаузы необходимо обследоваться. А женщинам с высоким риском (то есть имеющим несколько факторов риска) предлагается проходить обследование в любом возрасте. К примеру, 25-летней девушке с массой тела около 50 кг и проблемами щитовидной железы процедура ДЭРА показана. По проведению таких обследований у мужчин нет никаких особых рекомендаций. И несмотря на то что ДЭРА – настоящий золотой стандарт диагностики потери костной массы, с недавних пор эта процедура подвергается нападкам. В 2007 году в журнале Bone была опубликована статья, в которой утверждалось, что результаты ДЭРА «ненадежны, извращены и дают неверное представление».
Эти рекомендации порождают еще одну проблему – очень часто диагноз «остеопороз» или «остеопения» ставится постфактум. Для определения риска развития подобных заболеваний мы рекомендуем воспользоваться двумя косвенными исследованиями: NTX и анализом минерального состава волос. Помимо этого, вне зависимости от возраста желательно пройти ДРА.
NTX – это анализ, позволяющий выявить в крови или моче присутствие определенного типа костного коллагена – поперечносшитого N-телопептида коллагена I типа. Увеличение его уровня связано с повышенным риском потери костной массы в будущем. Исходя из принципов ранней диагностики – части нашей программы «Преодоление», мы рекомендуем использовать анализ на NTX для выявления проблем с костной массой у молодых людей. Женщинам советуем начинать сдавать этот анализ с 35-летнего возраста, а мужчинам – с 45-летнего. (Создается впечатление, что по многим направлениям мужчины отстают от женщин на 10 лет, и потеря костной массы – лишь одно из них.) Если у вас повышен уровень NTX, необходимо пройти ДЭРА.
Для анализа минерального состава волос потребуется срезать небольшое их количество с затылочной части головы близко к коже. Эти волосы отправляются в лабораторию. Если анализ показывает высокое содержание основных минералов, входящих в состав костной ткани, – кальция, магния и стронция – растет и подозрение о повышенной потере костной массы. Единственная причина, по которой в составе волос может оказаться большое количество трех этих минералов, заключается в разрушении костей, что подразумевает наличие риска развития остеопороза. Если по результатам анализа в ваших волосах содержится большое количество двух из этих минералов или всех трех, мы рекомендуем пройти ДЭРА. Многие врачи предлагают пациентам анализ на NTX, но не с целью выявления остеопороза. Лишь небольшая часть терапевтов проводит анализ минерального состава волос или понимает, как интерпретировать его результаты.
Гормоны человека
Самые важные:
Общие принципы функционирования
Внешние или внутренние раздражители того или иного рода воздействуют на рецепторы организма и порождают в них импульсы, поступающие сначала в центральную нервную систему, а затем в гипоталамус. В данном отделе мозга вырабатываются первичные активные вещества удаленного гормонального действия — т. н. рилизинг-факторы, которые, в свою очередь, направляются к гипофизу. Характерной их особенностью является тот факт, что их транспортировка по назначению осуществляется не с общим током крови, а посредством портальной системы сосудов. Под действием рилизинг-факторов либо ускоряется, либо замедляется выработка и выделение тропных гормонов гипофиза. Последние, попав в кровь и достигнув с ней конкретной эндокринной железы, оказывают влияние на синтез требуемого гормона. На последнем этапе процесса гормон доставляется по системе кровообращения к тем или иным специализированным органам либо тканям (т. н. «мишеням») и вызывает определенные ответные реакции в организме, будь они физиологическими или, к примеру, химическими.
Заключительный этап, связанный с воздействием гормонов на обмен веществ внутри клетки, в течение довольно продолжительного времени являлся наименее изученным из всех составляющих вышеописанного процесса. Ныне известно, что в соответствующих тканях-мишенях имеются специфические химические структуры с участками, предназначенными для связывания гормонов — т. н. гормональные рецепторы. В качестве спецучастков выступают, как правило, углеводные фрагменты гликопротеинов и ганглиозидов. Связывание гормонов рецепторами вызывает определенные биохимические реакции, за счет чего, собственно, и реализуется итоговый эффект гормона. Локализация рецепторов при этом зависит от природы гормона: в случае стероидной природы рецепторы расположены в ядре, а в случае белковой или пептидной — на наружной поверхности (плазматической мембране). Вне зависимости от расположения между рецептором и гормоном всегда существует четкое структурное и пространственное соответствие.
Назначение
Используются в организме для поддержания его гомеостаза, а также для регуляции многих функций (роста, развития, обмена веществ, реакции на изменения условий среды).
Эффекты гормонов
В соответствии с современными представлениями, для гормонов характерен ряд специфических особенностей их биологического действия:
- эффекты гормонов проявляются в крайне малых их концентрациях — в диапазоне от 10−6 до 10−12 М;
- реализация гормонального воздействия осуществляется через белковые рецепторы и внутриклеточные вторичные посредники, называемые также мессенджерами;
- эффекты гормонов осуществляются посредством изменения скорости либо ферментативного катализа, либо синтеза ферментов — хотя сами гормоны не являются ни ферментами, ни коферментами;
- центральная нервная система контролирует действие гормонов и оказывает определяющее влияние на их воздействие на организм;
- между гормонами и железами внутренней секреции, их вырабатывающими, существует как прямая, так и обратная связь, объединяющая их в общую систему.
Гормоны млекопитающих оказывают следующие эффекты на организм:
- стимулируют или ингибируют рост
- влияют на настроение
- стимулируют или ингибируют апоптоз
- стимулируют или ингибируют иммунную систему
- регулируют метаболизм
- подготавливают организм к спариванию, борьбе, бегу и другим активным действиям
- подготавливают организм к следующему жизненному периоду — половому созреванию, родам и к менопаузе
- контролируют репродуктивный цикл
- вызывают чувство голода и насыщения
- вызывают половое влечение
Также гормоны регулируют выработку и секрецию других гормонов. Гормоны также поддерживают постоянство внутренней среды организма (гомеостаз).
Рецепторы
Все гормоны реализуют своё воздействие на организм или на отдельные органы и системы при помощи специальных рецепторов к этим гормонам. Рецепторы к гормонам делятся на 3 основных класса:
- рецепторы, связанные с ионными каналами в клетке (ионотропные рецепторы)
- рецепторы, являющиеся ферментами или связанные с белками-передатчиками сигнала с ферментативной функцией (метаботропные рецепторы, например, GPCR)
- рецепторы ретиноевой кислоты, стероидных и тиреоидных гормонов, которые связываются с ДНК и регулируют работу генов.
Для всех рецепторов характерен феномен саморегуляции чувствительности посредством механизма обратной связи — при низком уровне определённого гормона автоматически компенсаторно возрастает количество рецепторов в тканях и их чувствительность к этому гормону — процесс, называемый сенсибилизацией (сенситизацией) рецепторов. И наоборот, при высоком уровне определённого гормона происходит автоматическое компенсаторное понижение количества рецепторов в тканях и их чувствительности к этому гормону — процесс, называемый десенсибилизацией (десенситизацией) рецепторов.
Увеличение или уменьшение выработки гормонов, а также снижение или увеличение чувствительности гормональных рецепторов и нарушение гормонального транспорта приводит к эндокринным заболеваниям.
Механизмы действия
Когда гормон, находящийся в крови, достигает клетки-мишени, он вступает во взаимодействие со специфическими рецепторами; рецепторы «считывают послание» организма, и в клетке начинают происходить определенные перемены. Каждому конкретному гормону соответствуют исключительно «свои» рецепторы, находящиеся в конкретных органах и тканях — только при взаимодействии гормона с ними образуется гормон-рецепторный комплекс.
Механизмы действия гормонов могут быть разными. Одну из групп составляют гормоны, которые соединяются с рецепторами, находящимися внутри клеток — как правило, в цитоплазме. К ним относятся гормоны с липофильными свойствами — например, стероидные гормоны (половые, глюко- и минералокортикоиды), а также гормоны щитовидной железы. Будучи жирорастворимыми, эти гормоны легко проникают через клеточную мембрану и начинают взаимодействовать с рецепторами в цитоплазме или ядре. Они слаборастворимы в воде, при транспорте по крови связываются с белками-носителями.
Считается, что в этой группе гормонов гормон-рецепторный комплекс выполняет роль своеобразного внутриклеточного реле — образовавшись в клетке, он начинает взаимодействовать с хроматином, который находится в клеточных ядрах и состоит из ДНК и белка, и тем самым ускоряет или замедляет работу тех или иных генов. Избирательно влияя на конкретный ген, гормон изменяет концентрацию соответствующей РНК и белка, и вместе с тем корректирует процессы метаболизма.
Биологический результат действия каждого гормона весьма специфичен. Хотя в клетке-мишени гормоны изменяют обычно менее 1 % белков и РНК, этого оказывается вполне достаточно для получения соответствующего физиологического эффекта.
Большинство других гормонов характеризуются тремя особенностями:
- они растворяются в воде;
- не связываются с белками-носителями;
- начинают гормональный процесс, как только соединяются с рецептором, который может находиться в ядре клетки, ее цитоплазме или располагаться на поверхности плазматической мембраны.
В механизме действия гормон-рецепторного комплекса таких гормонов обязательно участвуют посредники, которые индуцируют ответ клетки. Наиболее важные из таких посредников — цАМФ (циклический аденозинмонофосфат), инозитолтрифосфат, ионы кальция.
Так, в среде, лишенной ионов кальция, или в клетках с недостаточным их количеством действие многих гормонов ослабляется; при применении веществ, увеличивающих внутриклеточную концентрацию кальция, возникают эффекты, идентичные воздействию некоторых гормонов.
Участие ионов кальция как посредника обеспечивает воздействие на клетки таких гормонов, как вазопрессин и катехоламины.
Выполнив свою задачу, гормоны либо расщепляются в клетках-мишенях или в крови, либо транспортируются в печень, где расщепляются, либо, наконец, удаляются из организма в основном с мочой (например, адреналин).
Номенклатура и классификация
В настоящее время имеются довольно подробные сведения о химической природе практически всех гормонов, известных науке, однако общие принципы их номенклатуры все еще не разработаны. Структуру того или иного вещества точно отражает его химическое наименование, однако оно, как правило, громоздко и сложно в употреблении и запоминании; в силу этого чаще применяются тривиальные наименования, которые указывают на источник (к примеру, «инсулин») или на функцию гормона в организме (например, пролактин). Свои рабочие названия имеются у всех гипоталамических гормонов и некоторых гормонов гипофиза.
В том, что касается подразделения гормонов на классы, известна, в частности, анатомическая классификация, которая ассоциирует гормоны с конкретными железами, выполняющими их синтез. По этому основанию выделяют гормоны гипоталамуса, гипофиза, надпочечников и т. п. Следует, однако, заметить, что данная классификация не вполне надежна, поскольку гормоны могут, к примеру, синтезироваться в одной железе, а выбрасываться в кровь — из другой. В связи с этим была разработана альтернативная система, которая опирается на химическую природу гормонов[1].
По химическому строению известные гормоны позвоночных делят на основные классы:
- Стероиды
- Производные полиеновых (полиненасыщенных) жирных кислот
- Производные аминокислот
- Белково-пептидные соединения
Структура гормонов позвоночных животных, точнее её основы, встречается у беспозвоночных, растений и одноклеточных организмов. По-видимому, структура гормонов возникла 3,5 млрд лет назад, но приобрела гормональные функции лишь в последние 500 млн лет в филогенезе животного мира. При этом в процессе эволюции изменилась не только структура, но и функции гормональных соединений (Баррингтон, 1987). Наибольшему изменению подверглось химическое строение белково-пептидных гормонов. В большинстве случаев, гомологичный гормон высших позвоночных обладает способностью воспроизводить физиологические эффекты у низших позвоночных, однако обратная картина наблюдается значительно реже[2].
Стероидные гормоны
Гормоны этого класса — полициклические химические соединения липидной природы, в основе структуры которых находится стерановое ядро (циклопентанпергидрофенантрен), конденсированное из трёх насыщенных шестичленных колец (обозначают латиницей: A, B и C) и одного насыщенного пятичленного кольца (D). Стерановое ядро обусловливает общность (единство) полиморфного класса стероидных гормонов, а сочетание относительно небольших модификаций стеранового скелета определяет расхождение свойств гормонов этого класса[2].
Производные жирных кислот
Данные соединения, отличающиеся нестабильностью и оказывающие местное воздействие на находящиеся поблизости от места их выработки клетки, называются также эйкозаноидами. К ним относятся простагландины, тромбоксаны и лейкотриены.
Производные аминокислот
Этот класс гормонов составлен преимущественно из производных тирозина: адреналин и норадреналин, тироксин и т. д. Первые два синтезируются надпочечниками, третий — щитовидной железой.
Белковые и пептидные гормоны
К числу белково-пептидных относятся гормоны поджелудочной железы (глюкагон, инсулин), а также гипоталамуса и гипофиза (гормон роста, кортикотропин и др.). В их состав может входить самое разнообразное количество аминокислотных остатков — от 3 до 250 и более[1].
Материал из Википедии — свободной энциклопедии
Статьи по теме:
Учёные создали язык программирования биохимических реакций
Биологи раскрыли необычную связь между долголетием и гормонами (Эстроген повышать)
НОВОСТИ О ГОРМОНАХ
Гормоны, часть 3 (Кортизол, Пролактин, Окситоцин, Вазопрессин, Мелатонин)
Стресс и любовь Сегодня «Атлас» расскажет о более знаменитых гормонах – кортизоле, окситоцине, мелатонине. Мы встречаемся с их действием каждый день...
Читать далееГормоны, часть 2 - женские
Мы обсудили мужские половые гормоны, и теперь логично рассказать о женских. Эстроген и прогестерон не только руководят половым созреванием и...
Читать далееГормоны, часть 1 - мужские
Гормон роста Благодаря своему воздействию на настроение и поведение человека, нейромедиаторы и их стимуляторы пользуются большой популярностью. А вот гормоны такой...
Читать далееОткрытие века: главный «виновник» повышения холестерина — половые гормоны
Заведующий Научно-клиническим центром эндокринологии биомедицинского холдинга «Атлас», врач-эндокринолог, кандидат медицинских наук Юрий Потешкин Точнее, снижение их выработки с возрастом, из-за болезней...
Читать далее