Очаговая склеродермия
Лучшие специаисты по лечению склеродермии в России - НИИ Ревматологии РАМН имени В.А. Насоновой
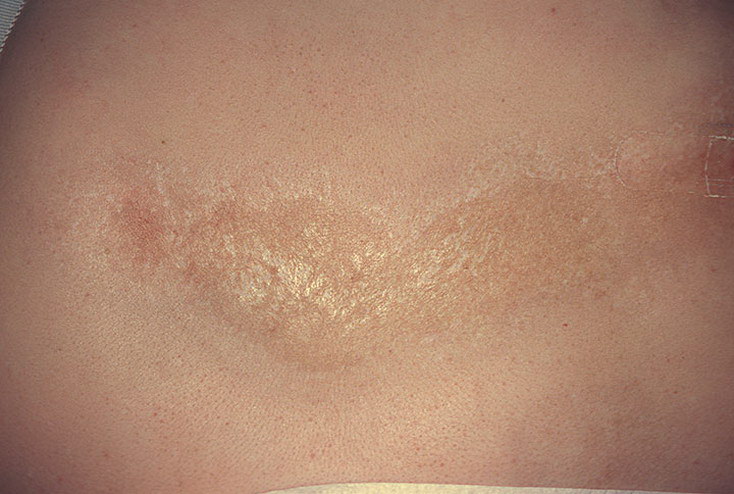
Очаговая склеродермия — это поражение кожи, сопровождающееся образованием пятен или полос (напоминающих удар саблей) белого цвета, которые отчасти напоминают шрамы. Это заболевание крайне редко поражает внутренние органы, а потому имеет благоприятный прогноз.
ВСЁ О СКЛЕРОДЕРМИИ - Плейлист 19 Видео
|
|
Источник: https://www.polismed.com/
Причины
 Через избыток коллагена кожа становится грубой и плотной.
Через избыток коллагена кожа становится грубой и плотной.
Всем известно, что основной составляющей кожи является коллаген, нормальное строение которого придает ей упругость и эластичность. Однако при его избыточной продукции кожа становится грубой и плотной на ощупь. Точные причины такого состояния не установлены, однако существуют гипотезы, которые показывают, что провоцировать развитие очаговой склеродермии могут следующие факторы:
- Наличие в организме опухолей (иногда подобные кожные проявления являются первым симптомом онкологического процесса или же могут предшествовать ему за несколько лет).
- Нарушения иммунитета, которые сопровождаются выработкой антител против клеток собственной кожи, т.е. фактически она распознается как чужеродная.
- Сопутствующие заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка и др.). Избыточное облучение кожи ультрафиолетовыми лучами.
- Генетическая предрасположенность организма (очаговая склеродермия очень часто встречается у нескольких кровных родственников).
- Перенесенный сильный стресс, черепно-мозговая травма, а также холерический тип темперамента.
- Нарушение работы эндокринных желез, а также климактерический период, лактация, беременность и аборты.
Вирусные и бактериальные инфекции (корь, ВИЧ, вирус папилломы человека, стрептококки).
Системная склеродермия (ССД):
Этиология заболевания неизвестна. Считается, что ССД развивается под влиянием некоторых экзогенных факторов у людей с определенными генетическими нарушениями. К экзогенным факторам, способным индуцировать развитие ССД, относятся ретровирусы (в первую очередь цитомегаловирусы), кварцевая и каменноугольная пыль, органические растворители, винилхлорид, некоторые лекарственные средства (блеомицин и ряд других препаратов, применяемых для химиотерапии). Патогенез ССД представляет собой сочетание многих факторов, среди которых ключевую роль играют иммунная активация, повреждение сосудистого эндотелия и повышение синтетической функции фибробластов. Выраженность каждого из указанных факторов патогенеза различается у отдельных больных.
Источник: http://www.eurolab.ua/encyclopedia/565/46685/
Начальные признаки заболевания
Стоит знать! Вначале симптомы этого заболевания носят местный характер, а потому больные чаще всего обращаются к дерматологам.
За много лет до появления кожных изменений на руках возникает так называемый симптом Рейно, который проявляется резким побелением пальцев в холодное время. При согревании они становятся синюшными, а затем приобретают багровую окраску.
Иногда суставы пальцев могут болеть, однако каких-либо изменений их формы не отмечается. Часто описанные нарушения сопровождаются сухостью кожи ладоней и повышенным их шелушением. Изредка такие симптомы возникают и на стопах.
При поражении кожи лица очень характерно появление многочисленных сосудистых звездочек (их еще называют телеангиэктазиями), большая часть которых располагается на щеках.
Типичные симптомы
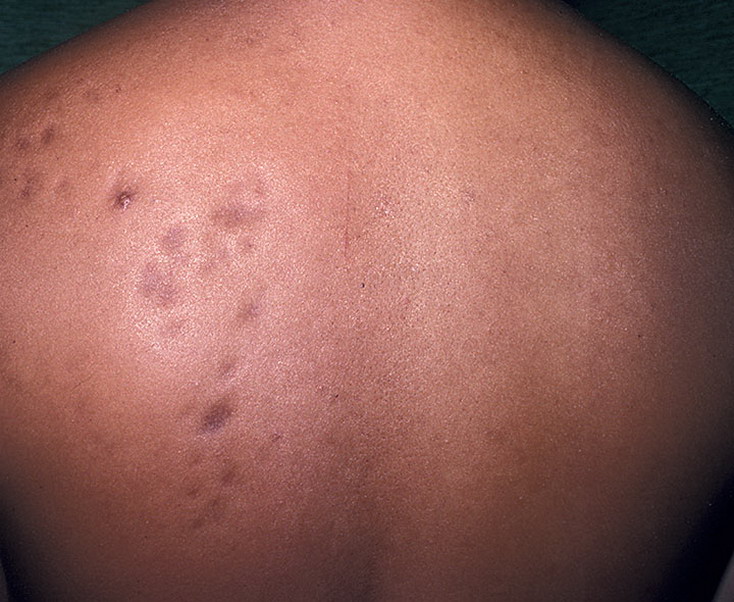
Перед тем, как сформируется типичное для очаговой склеродермии поражение кожи, на этом месте возникает небольших размеров кольцо, имеющее фиолетовую окраску. Несколько позднее присоединяется отек и уплотнение этой области, при этом цвет изменяется на желтовато-белый. В области поражения полностью исчезает кожный рисунок, и выпадают волосы. На ощупь он заметно холоднее, чем окружающая его кожа.
 У детей заболевание начинает проявляться в виде полос.
У детей заболевание начинает проявляться в виде полос.
У детей описываемое заболевание проявляется не в виде округлой формы очагов, а в виде полос, которые располагаются на туловище или лице (напоминает «удар саблей»). Иногда и встречается такое редкое поражение лица, при котором главным симптомом является атрофия одной его половины. Учитывая тот факт, что заболевают в большинстве случаев молодые женщины, такой косметический дефект сопровождается у них значительными психическими нарушениями. Крайне редко очаговая склеродермия может поражать кожу половых органов у девочек. При этом на слизистых оболочках у них возникают белесоватые очаги (цвет напоминает перламутровый) с сиреневым венчиком. Считается, что такая ситуация может быть обусловлена нарушением работы яичников, так как у таких девочек очень часто встречаются нарушения менструального цикла.
Диагностика
Установить правильный диагноз, особенно на первых порах, бывает крайне затруднительно. Но и при образовании бляшек необходимо их отличить от других заболеваний, имеющих схожие симптомы, например, таких как: болезнь Аддисона; витилиго (неопасное заболевание, проявляющееся белыми пятнами на коже, причина которых не выяснена); псориаз; некоторые формы лепры (раньше ее называли «проказа»); опухоли кожи.
Лабораторные исследования
Чтобы поставить правильный диагноз врачу не только необходимо ознакомиться с подробной историей развития настоящего заболевания, но и получить результаты общего и биохимического анализа крови, а также параметры иммунограммы. Иногда при склеродермии может становиться положительной реакция Вассермана, однако это вовсе не значит, что пациент болеет сифилисом. Дело в том, что механизм этой реакции может искажаться в результате наличия в крови специфических белков воспаления, и она становится позитивной.
- Биохимический и общий анализ крови
- Параметры иммунограммы
- Реакция Вассермана Важно! Специфическим маркером, присутствие которого в крови высоко достоверно для склеродермии, являются антитела Scl70.
антитела Scl70 - http://www.eurolab.ua/services/312/
Дополнительные методы
 После процедуры образец исследуют под микроскопом.
После процедуры образец исследуют под микроскопом.
В случае выраженной зябкости конечностей у пациентов применяется исследование кровотока в них ультразвуковым датчиком, что помогает установить выраженность и протяженность поражения сосудов. «Золотой стандарт», используемый для диагностики очаговой склеродермии, — это биопсия кожи. Он заключается в том, что у пациента «отщипывается» при помощи специальных приборов небольшая часть в очаге поражения, которая затем исследуется под микроскопом. В этом случае диагноз может быть установлен на 100% верно.
Медикаментозное лечение
Для терапии указанного заболевания используются препараты, направленные на подавление избыточного синтеза коллагена (лидаза). Глюкокортикоидные гормоны не зарекомендовали себя в качестве эффективного средства, а возникающие от них нежелательные эффекты сдвигают соотношение польза/риск в сторону последнего. Изредка лишь могут назначаться гормональные мази.
Что касается витаминов, то использовать их можно с большой осторожностью. Особенно это касается аскорбиновой кислоты. Было доказано, что она способна усиливать продукцию коллагена, который обладает искаженной структурой.
 Никотиновую кислоту применяют для улучшения кровотока в пораженных областях.
Никотиновую кислоту применяют для улучшения кровотока в пораженных областях.
Для улучшения кровотока в пораженных областях применяются препараты сосудистой направленности (никотиновая кислота, теофиллин, милдронат). При этом использовать препараты, которые содержат в своем составе белок (актовегин) не рекомендуется. Чаще всего используется местная терапия путем накладывания компрессов с противовоспалительными мазями (индометациновой, бутадионовой). Иногда можно локально применять средства, содержащие гепарин. Хорошо себя зарекомендовал метод воздействия кислородом, который подается под высоким давлением (гипербарическая оксигенация). Однако следует помнить, что подобные процедуры могут назначаться только квалифицированными ревматологами.
Лечение Склеродермии:
Для лечения склеродермии используются препараты гиалуронидазы - это лидаза, стекловидное тело. Они применяются в стадии склероза и уплотнения. Лидаза вводится внутримышечно от 64 до 128 ЕД или в очаги поражения (при ограниченной склеродермии) при помощи электрофореза или ультразвука. На курс - 15-20 инъекций. Рекомендовано чередование с инъекциями ангиотрофина по 1 мл внутримышечно (15 инъекций на курс), другими сосудорасширяющими и регулирующими микроциркуляцию средствами (но-шпа, никогипан, калликриен, андекаминг, ксатино-ланикотинат). В фазе уплотнения и склероза применяются большие дозы антибиотиков пенициллинового ряда. Хороший эффект дает назначение витаминов Е, В15, А, С. В некоторых случаях целесообразно использование синтетических противомалярийных препаратов (хингамина, плаквенила). Также отмечается эффект от приема гормонов щитовидной железы - тиреоидина, гормонов яичников - эстрадиола бензоата. Источник: http://www.eurolab.ua/diseases/1244
О гиалуронидазе: Патология развивается преимущественно в сосудистой стенке и структурных элементах соединительной ткани. Происходит спазм сосудов за счет действия серотонина. Также имеют значение нарушения связи между гиалуроновой кислотой и ферментом гиалуронидазой. Это приводит к накоплению мукополисахаридов, фибриноидной дегенерации соединительной ткани и далее - к усиленному синтезу коллагена. Источник: http://www.eurolab.ua/diseases/1244
Лидазу, гиалуронидазу применяют в виде повторных курсов подкожных инъекций по 64-128 ЕД или путем электрофореза с целью воздействия на кожно-суставные проявления болезни. На курс 12-14 инъекций; интервалы между курсами 2-3 мес. Используют их преимущественно при хроническом течении болезни и очаговой склеродермии. Высокая активность процесса и резко повышенная сосудистая проницаемость служат противопоказанием к применению этих препаратов. http://www.eurolab.ua/diseases/2115/
При системной диффузной склеродермии показано введение низкомолекулярных декстранов (полиглюкин, внутривенно капельно по 500 мл 1 раз в 3 дня, на курс 6-7 вливаний). Декстраны увеличивают объем плазмы, снижают вязкость крови и улучшают ток крови. Эффективна физиотерапия, такая как: ультразвук, диадинамические токи Бернара, диатермия, электрофорез лидазы, йодистого калия, лечебные грязи, аппликации озокерита и парафина, сероводородные ванны. Полезны массаж и лечебная гимнастика. Источник: http://www.eurolab.ua/diseases/1244
Народные методы лечения
В качестве вспомогательных методов, дополняющих базисный курс лекарственной терапии, можно использовать такие народные методы как: Компресс с соком алоэ, который следует применять ежедневно на протяжении 2-3 недель. Улучшают кровообращение, и могут способствовать уменьшению площади поражения отвары таких лекарственных растений как боярышник, зверобой, пустырник или календула. Готовить их следует согласно рекомендациям, указанным на упаковке. Местно можно также применять свиной жир, с добавлением сока полыни (в соотношении 1:5). Такой компресс следует делать регулярно в течение 1 месяца. Профилактика Важно! Поскольку причины очаговой склеродермии достоверно не установлены, то комплекс профилактических мероприятий не разработан. Как и для предупреждения многих аутоиммунных заболеваний рекомендуется избегать избыточного загара на солнце и нервного перенапряжения. В завершение следует напомнить, что лечение описываемого заболевания не будет эффективным без нормализации режима дня, полноценного отдыха, а также сбалансированного и рационального питания.
Фото
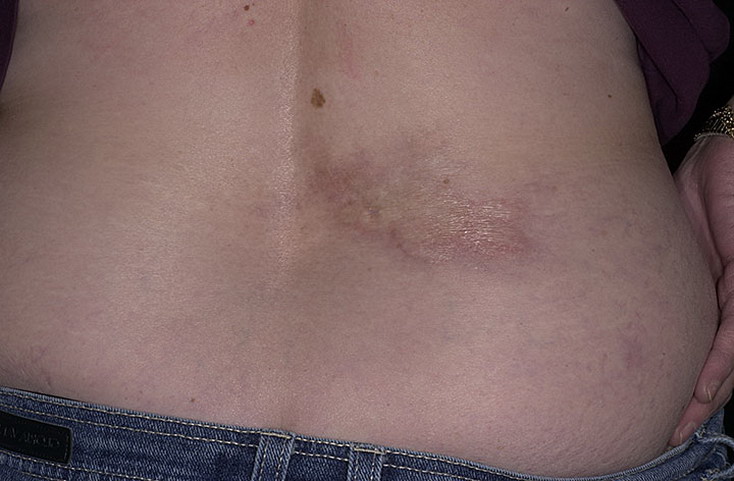
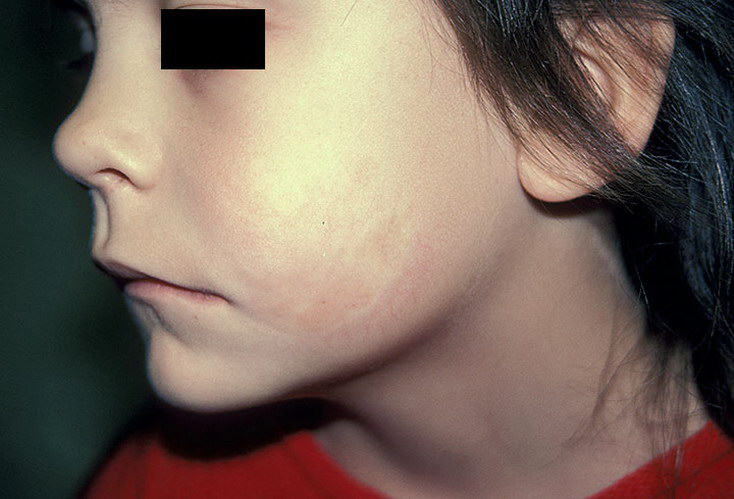
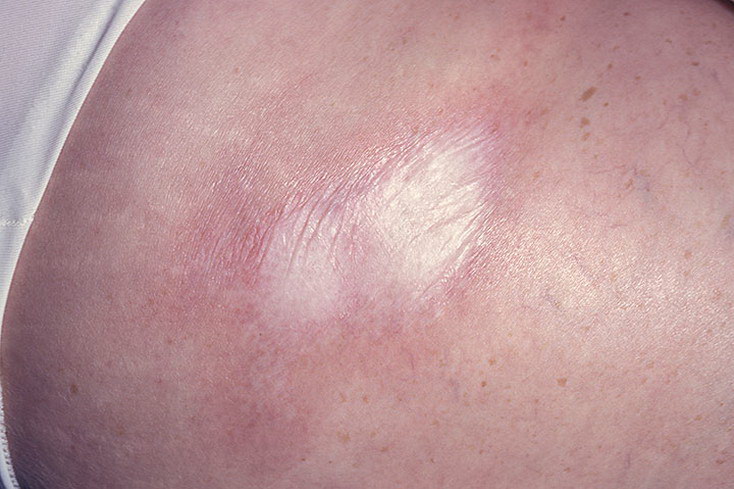
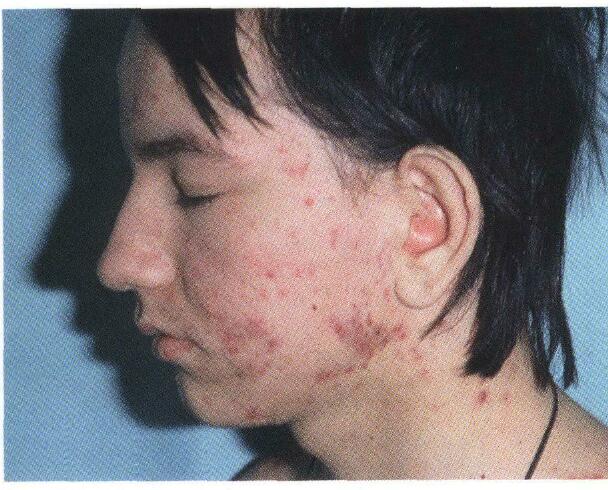
ПРОЧЕСТЬ: СИСТЕМНАЯ СКЛЕРОДЕРМИЯ. Гусева
Клинические рекомендации
Утвержденные АРР в 2013г. Федеральные клинические рекомендации по "ревматологии" с дополнениями от 2016 года
Лабораторная диагностика ревматических заболеваний
сопроводительное письмо
скачать
По применению нестероидных противовоспалительных препаратов (НПВП) при ревматических заболеваниях (Каратеев А.Е.)
скачать
Стандарты помощи пациентам с склеродермией М34 в дневном стационаре
в дневном стационаре / стационарная помощь
Проект Национальных рекомендаций по ревматологии
Лечение системной склеродермии
Скачать в формате PDF
Лабораторная диагностика ревматических заболеваний
Скачать в формате PDF
Лучевая диагностика ревматических заболеваний
Скачать в формате PDF
Скрининг и мониторинг тубинфекции у получающих лечение ГИБП
Скачать в формате PDF
Проблема безопасности БПВП и ГИБП
Скачать в формате PDF
Применение НПВП при РЗ
Скачать в формате PDF
Читайте также: Очаговая склеродермия
| Системная склеродермия | ||
|---|---|---|
| Клинические проявления склеродермии. | ||
| МКБ-10 | M | |
| МКБ-9 | ||
| OMIM | ||
| DiseasesDB | ||
| MedlinePlus | ||
| eMedicine | ||
| MeSH | ||
Системная склеродермия (греч. σκληρός — «твёрдый» и δέρμα — «кожа») — прогрессирующее системное заболевание, в основе которого лежит воспалительное поражение мелких сосудов всего организма, с последующими фиброзно-склеротическими изменениями кожи, опорно-двигательного аппарата и внутренних органов.
Этиология
Возможно, заболевание имеет генетическую предрасположенность. Однако, достоверно провоцирующими факторами ее появления являются такие внешние вредные факторы, как переохлаждение, вибрация на производстве, перенесенные инфекции нервной системы. Развитие воспаления мелких сосудов приводит к разрастанию вокруг них коллагена и фиброзной ткани, а также специфическое изменение их стенок — утолщение, потеря ими эластичности, возможно даже полное закрытие просвета мелких сосудов. Эти изменения, в свою очередь, приводят к нарушению кровоснабжения всех органов и тканей, вовлеченных в патологический процесс. Недостаточное кровоснабжение тканей приводит к их истончению (например, слизистых пищевода и желудка), или, напротив, утолщению (стенок альвеол в легких), нарушению их основных функций (всасывания в желудочно-кишечном тракте, выведение углекислоты легкими, сокращение мышечных волокон).
Диагностика
Клинические проявления склеродермии отличаются большим разнообразием, поскольку заболевание поражает практически все органы и ткани.
Характерным является поражение кожи, что встречается у большинства больных склеродермией. Диагностическими симптомами являются маскообразность лица (крайне сниженная мимика, производящая впечатление как бы натянутости кожи лица) и изменение кистей рук (худые и малоподвижные пальцы, с крупными ногтями и утолщением концевых фаланг).
Диагноз системной склеродермии является достоверным при наличии одного «большого» или двух «малых» критериев (Американская коллегия ревматологов).
- «Большой» критерий:
- Проксимальная склеродермия: симметричное утолщение кожи в области пальцев, с распространением проксимально от пястно-фаланговых и плюснефаланговых суставов. Изменения кожи могут наблюдаться на лице, шеи, грудной клетке, животе.
- «Малые» критерии:
- Склеродактилия: перечисленные выше кожные изменения, ограниченные пальцами.
- Дигитальные рубчики — участки западения кожи на дистальных фалангах пальцев или потеря вещества подушечек пальцев.
- Двусторонний базальный пневмофиброз; сетчатые или линейно-узловые тени, наиболее выраженные в нижних отделах легких при стандартном рентгенологическом обследовании; могут быть проявления по типу «сотового легкого».
Клиника
Изменение сосудов кистей рук приводит к развитию синдрома Рейно — резкого сосудистого спазма с похолоданием и болью в пальцах. Еще одним специфическим поражением является суставные изменения при склеродермии. Проявляются они воспалением с довольно быстрым нарушением подвижности суставов и формированием, так называемых, контрактур, то есть необратимой тугоподвижности из-за разрастания фиброзной ткани в суставе и потери эластичности ее капсулы.
Из внутренних органов при склеродермии наиболее часто поражаются почки, лёгкие, сердце. Изменения в них приводят к снижению всех функций органа. Например, при поражении почек это проявляется нарастанием почечной недостаточности: почки перестают должным образом фильтровать шлаки и питательные вещества, в итоге первые накапливаются в крови, а вторые выводятся с мочой из организма. В результате развивается общая интоксикация организма в сочетании с потерей белка и ионов.
Большинство изменений при склеродермии — например, мышечные и костные боли, — могут напоминать проявления ревматизма или ревматоидного артрита. Дифференциальная диагностика с этими заболеваниями проводится на основании рентгенологического исследования и иммунных тестов.
Лечение
В лечении склеродермии базовыми средствами являются препараты, уменьшающие фиброзные изменения сосудов — ферментные препараты на основе лидазы или ронидазы, производные гиалуроновой кислоты и другие. Фармакологическое лечение сочетается с физиотерапией и физкультурой для предотвращения тугоподвижности в суставах.
Прогноз
Прогноз заболевания условно неблагоприятный, современная медицина не может устранить причину возникновения заболевания, воздействуя только на его симптомы. Заболевание хроническое, медленно прогрессирующее, адекватное лечение лишь улучшает качество жизни и замедляет прогрессирование болезни, трудоспособность со временем полностью утрачивается, происходит инвалидизация больного.
В настоящее время в Европе и Америке проходит сбор сведений о больных, получающих лечение системной склеродермии путем аутологичной пересадки стволовых клеток. По предварительным данным ответ на терапию составляет до 93 %.