Последнее десятилетие исследования биомаркеров бурно прогрессируют. Каждый день миллионы людей принимают лекарства, которые в принципе не могут помочь, потому что они не подобраны индивидуально, отмечается на портале Nature (Nicholas J. Schork, Personalized medicine: Time for one-person trials). Журнал приводит данные о ведущей десятке наиболее раскупаемых в США лекарств и их эффективности: в лучшем случае препарат помогает одному из четырех пациентов (как, например, средство от артрита "Хумира" – 25 процентов эффективности), в худшем – одному из 25 (как нексиум/эзомепразол – 4 процента). Столь неутешительная статистика и состояние здоровья американцев в целом, вероятно, и вынудила президента Обаму анонсировать национальную программу персонифицированной медицины, куда вкладывается 215 миллионов долларов. В частности, в рамках программы планируется создать банк данных генетических обследований и другую информацию о здоровье миллиона жителей США. Помочь развитию персонифицированной медицины во всем мире способна диагностика, основанная на биомаркерах.
Доктор медицинских наук, профессор иммунологии Гелена Тласкалова-Гогенова из Института микробиологии Академии наук Чешской Республики поясняет в беседе с корреспондентом Радио Свобода, что в перспективе врачу необходимо выявить генетические особенности каждого больного, чтобы подобрать самое эффективное и безопасное лекарство и его дозировку. Очевидно, что такая терапия будет более эффективной и будет сопровождаться менее выраженными побочными эффектами, а также сократит расходы на дорогостоящие, но не способные помочь данному пациенту лекарства. Персонифицировать терапию могут помочь так называемые биомаркеры.
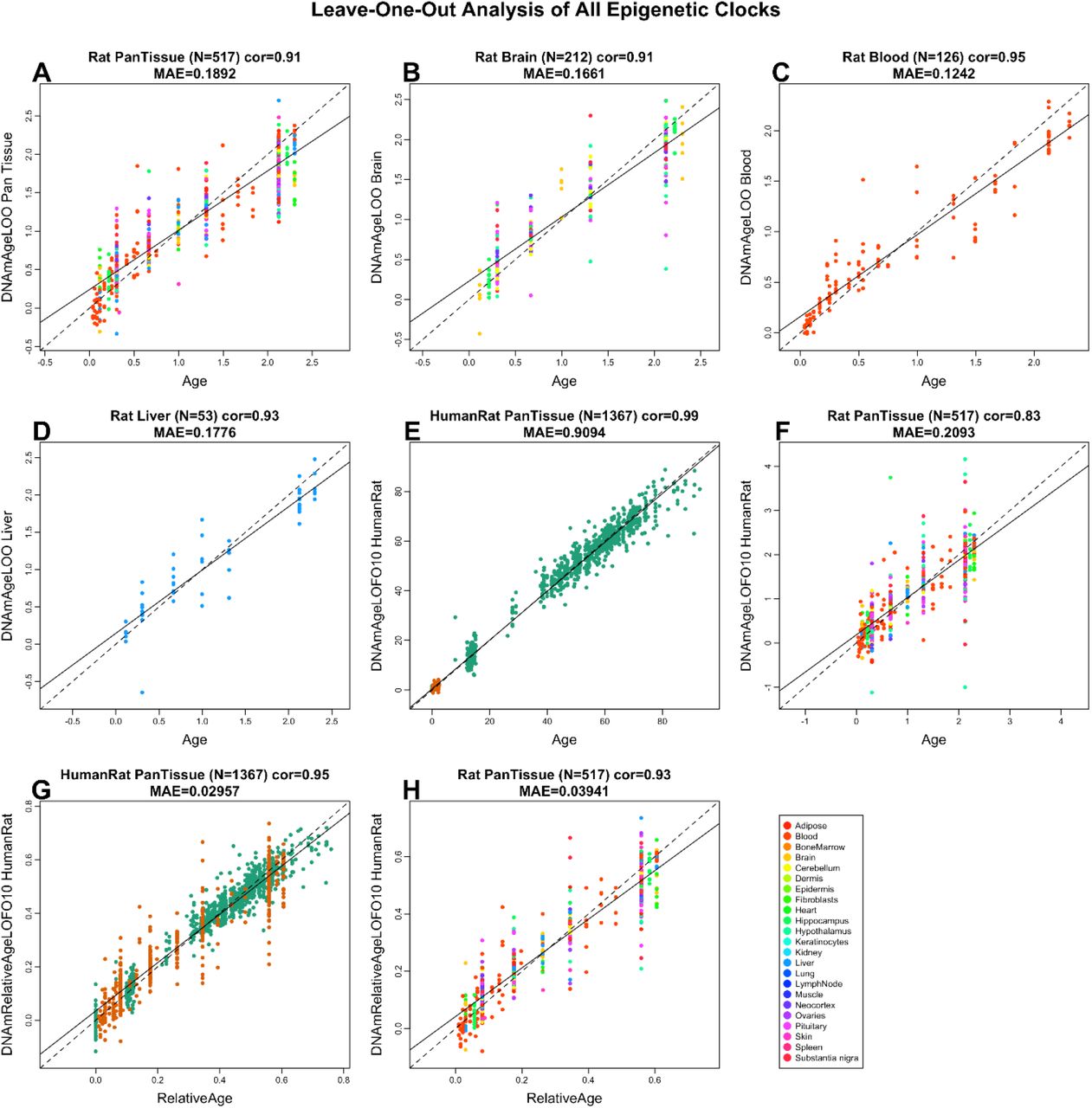
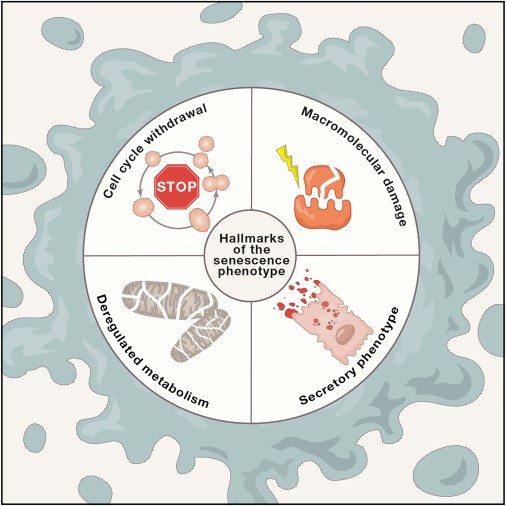
Биомаркеры могут быть клиническими, имиджевыми (например, те, что используются в процессе магнитно-резонансной томографии) или биохимическими (находятся в крови, спинномозговой жидкости, слюне, моче или на поверхности кожи). Различают их и по характеру заболевания: неврологические (скажем, биомаркеры болезни Альцгеймера), метаболические, сердечно-сосудистых заболеваний, онкомаркеры, генетические или выявляющие патологии внутриутробного развития (например, биомаркеры аутизма). Радио Свобода подготовило обзор основных биомаркеров, использующихся сегодня в клинической практике.
Неврологические биомаркеры
Антитела, находящиеся в крови страдающих болезнью Паркинсона (БП) и Альцгеймера (БА), служат индикаторами заболевания на ранней стадии. Скорее всего, как отмечает Гелена Тласкалова-Гогенова, это заболевание вызывается сочетанием генетических и факторов среды/образа жизни. Клиницисты используют биомаркеры для диагностики легкой формы заболевания, а также для профилактики в той стадии, когда симптомы еще отсутствуют.
При развитии болезни Паркинсона в крови пациента можно обнаружить антитела к амилоид-образующему белку альфа-синуклеину – они возникают как часть иммунного ответа организма на заболевание. Анализ на альфа-синуклеин поможет для профилактики: при раннем определении БП возможна вакцинация амилоидными антигенами и антителами, чтобы поддержать естественную способность организма сопротивляться заболеванию.
Исследователи, занимающиеся разработкой новых лекарств, нуждаются в биомаркерах нейродегенеративных заболеваний, отмечает Джованни Фрисони из университетского госпиталя Университета Женевы. Ведь в этом случае измеряется ответ организма на молекулярном и физиологическом уровне, что значительно дополняет палитру исследователей новыми деталями. Преимущества персонифицированной медицины в том, что пациент больше не подопытный кролик, которому врач предлагает: "Давайте попробуем лекарство А, а если не поможет, у нас есть в запасе еще лекарства В и С. А если и эти не помогут, что ж, тогда наука бессильна". Лекарство подбирается индивидуально.
Доктор медицины, кардиолог из Праги Иржи Кеттнер рассказывает, что на сегодня известно около 20 биомаркеров атеросклероза, и в идеале он бы рекомендовал всем пройти мультимаркеровую диагностику. Эксперт из Нидерландов Ганс Петер Брюннер-Ла Рокка, профессор-кардиолог университета Маастрихт и директор кардиологической клиники, назвал использование кардиобиомаркеров полезным и снижающим стоимость лечения. Как сказал Брюннер-Ла Рокка, в Маастрихтском университете ведутся уникальные исследования в области кардиобиомаркеров сердечной недостаточности. В целом известно около 1000 различных индикаторов заболеваний. Однако в его кардиоклинике исследователи сконцентрировались на наборе из 20 биомаркеров, взаимодействующих между собой и связанных с сердечной недостаточностью.
Метаболические биомаркеры
По данным американской диабетической ассоциации, диабет 2-го типа предсказуем и предотвратим. "Снижение веса на 5–10 процентов уменьшает риск заболевания диабетом на 50 процентов", – считает Джеймс Мейгс, ученый-биохимик компании GlaxoSmithKline. Он отмечает, что, помимо классического диагностического трио, а именно оценки состояния бета-клеток поджелудочной железы, скелетной мускулатуры и печени, дружно участвующих в создании предиабета, стоит обращать внимание и на такие сигналы организма, как скажем, анормальные адипоциты (жировые клетки), субклиническое воспаление, эндотелиальная дисфункция (прогрессирующее повреждение внутреннего слоя (эндотелия) клеток сосудов или перегрузка железом: отложение железа в тканях и сопутствующее повышение уровня ферритина в крови. Например, по данным PubMed, между повышением уровня ферритина, который можно определить по анализу венозной крови, и диабетом 2-го типа существует высокая корреляция.
Эндотелиальная дисфункция также может стать ранним сигналом риска возникновения диабета 2-го типа. Профессор Анджело Авогаро (Американская диабетическая ассоциация) отмечает, что эндотелиальная дисфункция может стать причиной различных осложнений при диабете 2-го типа, и поэтому очень важно следить за "поведением" сосудов. Это можно сделать, к примеру, в ходе простой и недорогой процедуры с помощью датчиков температуры (VENDYS), которые закрепляются на указательных пальцах рук и показывают способность организма регулировать кровообращение.
Онкобиомаркеры
Развитие молекулярно-генетических и информационных технологий во многом помогает современной онкологии. К примеру, теперь возможно предсказать ответ организма на химиотерапию и создать вакцины с "личным адресом". Общедоступные тесты типа Oncotype DX (Genomic Health) and Mammaprint (Agendia) основаны на корреляции между экспрессией генов и прогнозом и/или вероятным ответом на химиотерапию. В то же время ряд биомаркеров используются непосредственно для ранней диагностики онкозаболеваний.
Например, в случае рака простаты это биомаркер PSA-антиген. Корреспондент Радио Свобода поинтересовалась мнением Томаса Бухлера, главы отделения онкологии первого медицинского факультета Карлова университета. Превентивный скрининг онкомаркеров рака простаты, яичников и легких Томас Бухлер осторожно назвал "методом, нуждающимся в доработке". Тем не менее в Чехии и Великобритании широко используется PSA-тест: мужчинам после 50 лет этот недорогой анализ (он стоит около 10 евро) рекомендовано проходить раз в два года. Если уровень PSA выше нормы, имеет смысл провести биопсию. Впрочем, медики призывают относиться к этому диагностическому методу с осторожностью. "Были проведены два контрольных исследования, и оба не смогли научно доказать, что в случае рака простаты выживаемость мужчин, прошедших PSA-скрининг, выше, чем тех, кто подобный скрининг не проходил", – рассказывает профессор-онколог Лодовико Балдуччи из Moffit Cancer Center (США).
Рак яичников. Лонг Нгуен на сайте Future medicine говорит о том, что нынешние методы диагностики (тест на антиген СА-125, ультрасонография и гинекологический осмотр) позволяют выявить только 30–45 процентов случаев на ранней стадии рака яичников, а это наиболее летальное гинекологическое заболевание, часто протекающее бессимптомно до тех пор, пока состояние не будет необратимым. Тем не менее СА-125 имеет низкую специфичность, поэтому нынешние исследования направлены на поиски более точных маркеров. Ученым из университета в Калифорнии, Сан-Диего, удалось обнаружить кандидата – высокоспецифический генетический материал mRNA. В ходе исследования аналитики выявили шесть изоформ мессенджера mRNA, которые присутствовали в 296 образцах больных раком и отсутствовали в 1839 пробах здоровой ткани. Шерилл Сайенц, одна из участниц проекта, говорит, что теперь необходимы более полные клинические исследования, чтобы подтвердить присутствие этого биомаркера у больных раком яичников и отсутствие у здоровых. И тогда, вероятно, mRNA может стать одним из клинически подтвержденных индикаторов приближающегося заболевания.
Рак шейки матки. Герт Ван Раэмдонск из университета Квинсленда, Австралия, провел в 2014 году исследование, касающееся протеин-биомаркеров, находящихся в цервикальной жидкости (ЦВЖ). Результаты исследования, опубликованные на портале Plos Org, помогли создать тест самодиагностики рака шейки матки, который может помочь женщинам в слаборазвитых странах, где нет возможности проходить регулярные гистологические анализы. Автор исследования отмечает, что биомаркеры, находящиеся в ЦВЖ, более специфичны, чем биомаркеры плазмы крови. Таким образом, новый тест успешно совершенствует ныне используемые скрининг-программы.
Рак прямой кишки. "У 50 процентов пациентов с колоректальным раком возникают метастазы. Такие биомаркеры, как эпидермальный рецептор фактора роста (EGFR) или мутация онкогена KRAS, способны предсказать прогрессирование заболевания", – сообщает Рассел Ланган с соавторами в журнале Journal of Cancer. Medscape информирует, что от 30 до 50 процентов злокачественных опухолей прямой кишки отличаются мутацией KRAS-гена.
***
Портал «Вечная молодость» http://vechnayamolodost.ru
24.02.2015