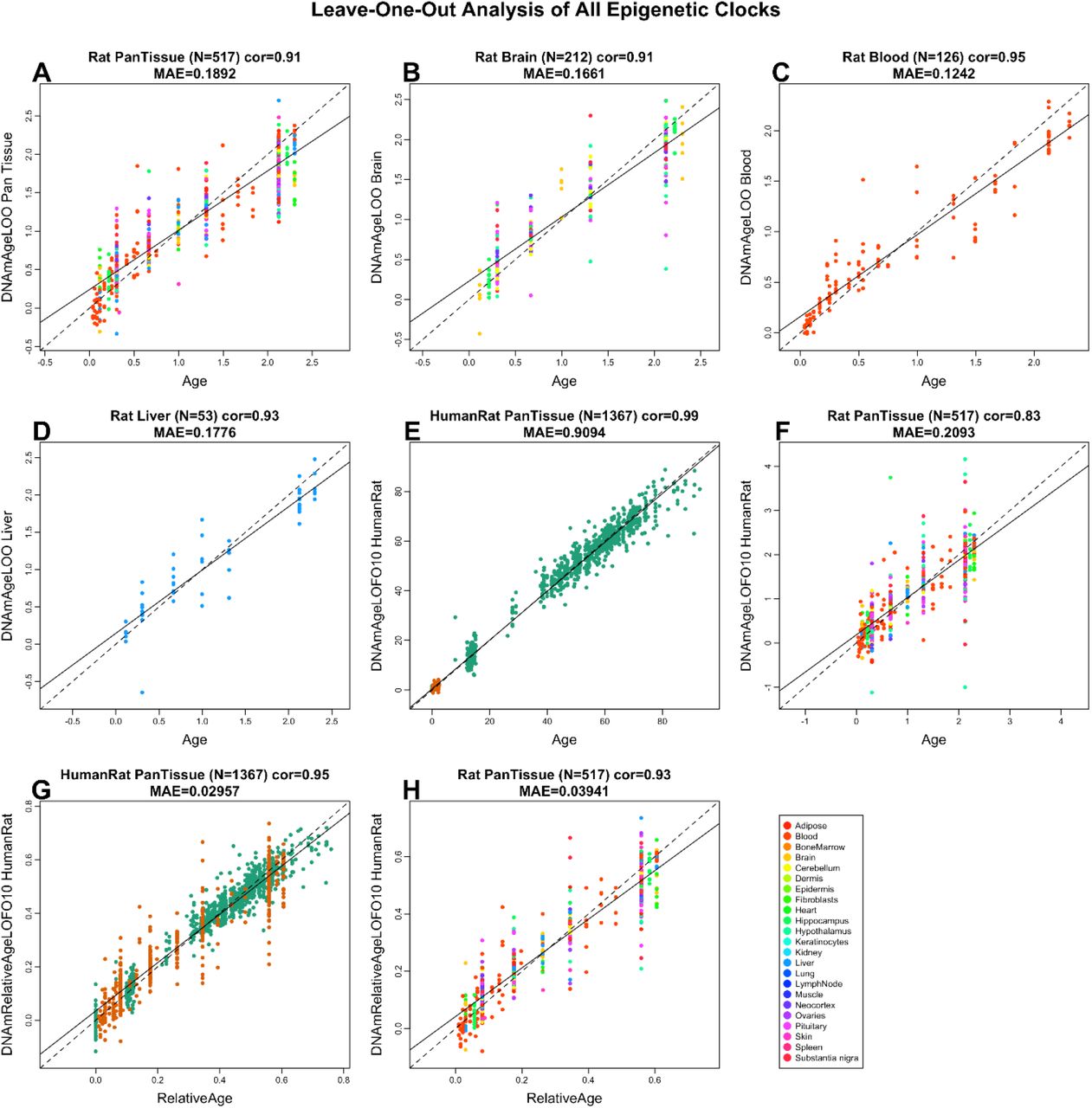
Чума XX века: взгляд из XXI

ВИЧ — это самый изученный человеком вирус. Мы знаем про его строение, жизненный цикл и родство с другими вирусами уже практически все, но это совсем не всегда помогает с лечением и тем более с профилактикой болезни. Поэтому ученые продолжают искать новые средства борьбы с ВИЧ.
СПИД, или синдром приобретенного иммунного дефицита, — это последняя стадия развития ВИЧ-инфекции (вируса иммунодефицита человека). В редких случаях СПИД может быть вызван и другими причинами, но все-таки чаще всего ВИЧ и СПИД используют как синонимы.
ВИЧ-инфекции передаются через кровь, во время полового контакта или от матери к ребенку при кормлении грудью. Вирус поражает клетки иммунной системы человека, а именно одну из разновидностей T-хелперов — CD4-клетки. Смерть этих клеток приводит к полной расбалансировке иммунитета, и в каком-то смысле именно поэтому с ВИЧ так сложно бороться.
Уже в первые недели после заражения ВИЧ уничтожает до половины всех CD4-лимфоцитов. В это время больные страдают от острой лихорадки, фарингита, диареи, головной боли и других симптомов. После этого картина сглаживается, состояние нормализуется и наступает латентная стадия болезни, во время которой вирусных частиц в организме становится все больше, а лимфоцитов — все меньше. В конце концов ослабленная иммунная система уже не может восполнять потери лимфоцитов и наступает последняя стадия болезни — СПИД, во время которой развиваются различные вторичные заболевания (туберкулез, злокачественные опухоли и многие другие). При отсутствии лечения она продолжается в среднем один-два года.
Сама частица ВИЧ представляет собой две одноцепочечные молекулы РНК, окруженные белковой оболочкой. Она ищет CD4-клетки и, распознав их, связывается с ними, чтобы доставить внутрь здоровой клетки свой генетический материал. Там по РНК уже синтезируется ДНК, которая встраивается в оригинальную ДНК иммунной клетки и заставляет ее синтезировать новые вирусные РНК и вирусные белки, из которых собираются новые вирусные частицы.
ВИЧ очень гибок генетически и постоянно меняет свою внешнюю белковую оболочку, что позволяет ему уходить от иммунной системы, старающейся распознать и уничтожить захватчика, паразитирующего на ней самой. Поэтому сейчас ВИЧ лечат высокоактивной антиретровирусной терапией: пациенту дают сразу три или четыре препарата, выключающих различные стадии жизненного цикла вируса. При аккуратном применении этих препаратов (каждый пропуск в приеме лекарства может значительно ухудшить ход лечения) и одновременным лечении сопутствующих заболеваний ожидаемая продолжительность жизни инфицированных возрастает до 70 лет.
Однако эта терапия подходит не всем и может приводить к побочным последствия. Кроме того, высокоактивная антиретровирусная терапия не удаляет полностью ВИЧ из организма: в следовых количествах он все равно остается внутри заболевшего. Поэтому ученые ищут все новые методы борьбы с ВИЧ.
Инъекции антител
Кроме Т-лимфоцитов у человека также еще есть NK-лимфоциты, которые следят за состоянием собственных клеток организма, и B-лимфоциты, которые распознают инородные возбудители и производят в ответ на них антитела. B-лимфоциты помечают возбудителей болезни и запускают дальнейший иммунный ответ, а иногда сами связываются с бактериями и вирусами и блокируют некоторые их функции.
В норме иммунная система при попадании в нее нового раздражителя перебирает все уже синтезированные антитела и подбирает оптимальное для борьбы с новой опасностью, но с ВИЧ этот процесс сбивается из-за невероятной изменчивости его вирусных частиц. В результате ВИЧ-антитела подходят только для отдельных вирусных молекул, да и те могут стремительно мутировать и вырабатывать иммунитет.
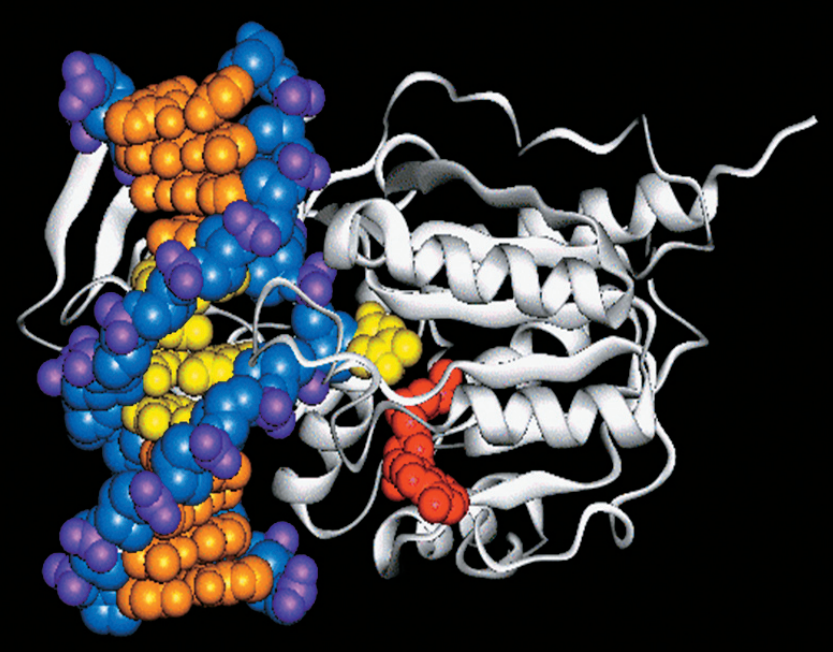
Однако у некоторых пациентов через два-три года после заражения инфекцией появляются антитела, которые подходят сразу для многих вариантов ВИЧ и не теряют свою силу со временем. Сейчас известно уже несколько десятков подобных универсальных антител, и все они указывают на «слабые места» ВИЧ — те участки в его оболочке, которые почти не перестраиваются даже во время самых сильных мутаций. Например, часто эти антитела заточены на распознавание ENV-белка оболочки вируса, отвечающего за связывание с CD4-клеткой.
Казалось бы, для лечения ВИЧ можно просто впрыскивать эти универсальные антитела зараженным людям, чтобы они запускали каскад нужных иммунных реакций, но в реальности такой подход пока не работает. Во-первых, часто эти антитела по не до конца понятным причинам могут работать только в организмах тех пациентов, у которых они впервые появились, а во-вторых, их инъекции сами могут вызывать побочный иммунный ответ.
Тем не менее ученые продолжают эксперименты в этой области. Так, исследователи из США недавно показали, что даже одноразовое введение смеси из универсальных антител от трех разных пациентов предохраняло макак от заражения ВИЧ даже после 23 еженедельных инъекций вируса. На людях подобного эффекта пока не наблюдалось.
Вакцины от ВИЧ
Другой перспективный способ борьбы с ВИЧ — это вакцинация, введение не готовых иммунных решений (антител), а обучающего материала для иммунной системы (ослабленных и видоизмененных возбудителей или их фрагментов — например, вирусных белков), на котором иммунная система может натренироваться для будущей работы.
Еще в 2009 году в Таиланде презентовали вакцину, которая снижала вероятность заражения СПИД примерно на 31% и вводилась людям в два этапа. Сначала пациентам делали укол с модифицированным вирусом, который не был способен к дальнейшему размножению, но зато содержал несколько оригинальных генов ВИЧ. На этом материале иммунная система нарабатывала нужные Т-клетки, а через неделю ее успехи закреплялись вторым уколом, который содержал уже белки оболочки ВИЧ, к которым подбирались подходящие антитела.
Те испытания закончились оптимистично, но вакцина так до сих пор и не вышла в клинику — возможно потому, что ее не нулевого эффекта, но все-таки скромного эффекта недостаточно для коммерческого использования. Зато за прошедшие семь лет у вакцины появилось множество конкурентов с весьма оригинальными идеями.
Например, исследователи из Франции и Китая решили не обучать иммунную систему быстрей и эффективней бороться с вирусами, а, наоборот, развить ее терпимость к вирусу. Дело в том, что ВИЧ может размножаться только в активированных CD4-клетках, и поэтому своими неумелыми и неаккуратными ответами в первые дни после инфицирования наша иммунная система помогает вирусу распространиться в организме.
Поэтому ученые взяли хорошо знакомые нашему организму бактерии Lactobacillus plantarum (они обитают в кишечнике и не вызывают никакого иммунного ответа) и смешали их со следовыми количествами ВИО (вируса иммунодефицита обезьян, очень похожего на ВИЧ), а потом дали эту смесь макакам. Такая своеобразная вакцинация не вызвала никакого повышения содержания антител к ВИО в организме — иммунная система обезьян будто не заметила опасности. В результате, когда макак стали ректально заражать уже серьезными дозами ВИО, вирус в их организмах размножался значительно медленнее, чем обычно, и иммунная система успевала взять его под контроль собственными силами без каких-либо дополнительных антивирусных препаратов.
Еще одну необычную вакцину предложила группа Луиса Викера. Они сделали ставку не на маскирующих бактерий, а на вирус герпеса HHV-5, латентной формой которой заражены до 100% взрослых жителей некоторых стран. Следовые количества вирусов герпеса у них локализуются в тканях слизистых оболочек (которые в первые очередь и поражает ВИЧ), полностью контролируются Т-клетками и не вызывают практически никаких проблем со здоровьем.
Исследователи сделали ослабленную версию вируса гепатита, внесли в нее часть генома ВИО и ввели эту вакцину 12 макакам, рассчитывая, что обученный на таком материале организм потом сможет успешно бороться с ВИО. После обезьян ректально заразили ВИО, и у шести из них наблюдались положительные результаты: иммунная система очень быстро подавила вирус, который в конце концов перестал проявляться даже в следовых количествах.
Генетическая терапия
Одно из главных препятствий к полному излечению от ВИЧ — это участки вирусного ДНК, вшитые в геномы инфицированных иммунных клеток. Даже когда в организме человека больше не остается вирусных частиц, они снова могут синтезироваться на этих ДНК, и именно поэтому ВИЧ-положительным больным сейчас необходимо принимать антивирусные в течение всей жизни.
Исправить эту ситуацию ученые предлагают с помощью CRISP/Cas9 — знаменитой системы редактирования генома, с помощью которой можно точечно разрывать цепочки ДНК в тех местах, куда в них встроились участки с вирусной наследственной информацией. Такой разрыв стимулирует починку оригинальной ДНК клетки, в процессе которой все посторонние вирусные гены будут вырезаны.
Исследователи уже успешно поставили проверочные эксперименты на человеческих культурах из Т-лимфоцитов и совсем недавно провели аналогичный эксперимент в живых организмах — на мышах и крысах. Исследование показало, что генная терапия снизила активность вирусных генов в клетках грызунов на 80—90%.
Наконец, еще одна важная история про СПИД и гены появилась в 2014 году, но пока она никак не связана с практикой. Тогда ученые обнаружили в группе из 1700 инфицированных людей одного человека, организм которого полностью излечился от ВИЧ: у него не осталось ни следов вирусных генов в лимфоцитах, ни тем более свободных вирусных частиц, притом что он даже не принимал никаких антивирусных препаратов.
При этом в прошлом пациент явно был заражен ВИЧ: в крови остались характерные антитела, а также фрагменты вирусной ДНК, по которым удалось восстановить картину событий. Оказывается, некоторые белки семейства APOBEC в клетках этого человека перехватывали вирусную РНК на этапе ее превращения в ДНК и провоцировали обильные мутации, которые полностью выводили ДНК из строя. Обычно ВИЧ удается обойти этот защитный организм, присутствующий во всех клетках, но, по-видимому, редкие гены этого пациента дали ему иммунитет от ВИЧ или, точнее, от СПИДа (пациент все-таки заболел, но потом излечился еще до наступления стадии СПИДа). После похожие случаи наблюдались и с другими людьми.
Механизмы такого излечения пока не до конца понятны, а практическая польза туманна, но одно ясно точно: современное состояние науки позволяет не только купировать ВИЧ и перевести его в хроническую форму, но и предотвратить инфекцию. Другое дело, что в распространении ВИЧ важнейшую роль до сих пор играют скорее социальные, а не медицинские факторы: например, наиболее эффективной профилактикой вируса при его передаче половым путем до сих пор остается простое использование презервативов.
Источник: chrdk.ru Михаил Петров 29.11.2016